Heupprothese
Deze informatie is opgesteld door de afdeling(en) Orthopedie.
Wat is Heupprothese?
Een totale heupprothese (Figuur 1) ofwel kunstheup is een vervanging van uw eigen heupgewricht. Zowel de heupkop als de heupkom wordt vervangen.
Er zijn op dit moment twee soorten heupprothesen: de ongecementeerde en de gecementeerde prothese. Bij de ongecementeerde heup wordt de prothese in het bot vastgeslagen tijdens de operatie, waarna deze vervolgens vastgroeit. Bij de gecementeerde heup wordt de heupprothese met behulp van cement in het bot vastgezet.
Afhankelijk van uw leeftijd en de kwaliteit van uw bot, wordt gekozen voor de gecementeerde of ongecementeerde prothese. De orthopedisch chirurg bespreekt met u wat de beste oplossing is.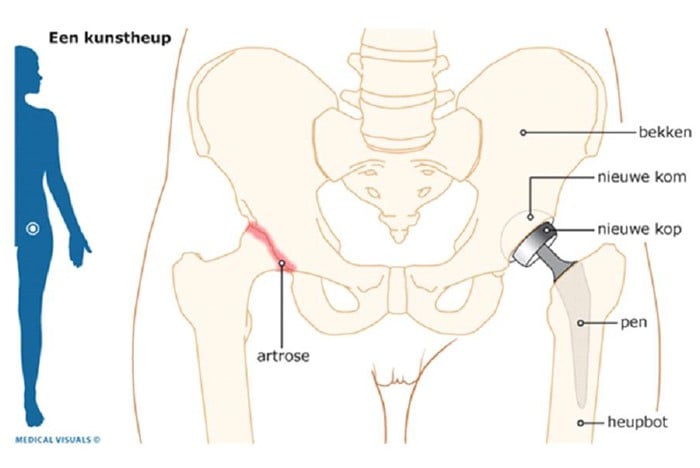
Figuur 1
Waarom doen we dit onderzoek/deze behandeling?
De mensen die uiteindelijk in aanmerking komen voor een heupprothese hebben dusdanig ernstige schade opgelopen aan het kraakbeen van hun heup dat het heupgewricht niet goed meer functioneert en erg pijnlijk is. Dit ziet men met name bij zeer ernstige heupartrose, maar in sommige gevallen ook bij ernstige reumatoïde artritis (reuma). De artrose van het heupgewricht kan verschillende oorzaken hebben, bijvoorbeeld ten gevolge van een botbreuk, osteonecrose, na een ernstige infectie van het heupgewricht of bij een onbehandelde heupdysplasie.
Echter, niet alle mensen met heupartrose hebben een prothese nodig. Uw behandelend arts zal beoordelen of u in aanmerking komt voor een heupprothese óf dat wellicht nog andere (niet-operatieve) opties mogelijk zijn.
Wat gaat er vooraf aan het onderzoek of de behandeling?
De anesthesie
Met anesthesie wordt bedoeld: de wijze waarop u of de te opereren plaats verdoofd wordt tijdens de operatie. Bij de operatie aan uw heup kan gekozen worden voor regionale anesthesie, waarbij alleen de benen/heup verdoofd worden, of voor algehele anesthesie, waarbij u geheel verdoofd bent en dus slaapt. Er is ook een combinatie van beide mogelijk. De anesthesist zal dit met u bespreken. U krijgt daarvoor een afspraak op het zogenaamde PreOperatieve Spreekuur (POS). Soms kan dat aansluitend aan het polikliniekbezoek Orthopaedie. U maakt kennis met één van de anesthesisten. Hij/zij neemt een aantal zaken met u door, zoals type verdoving en medicijngebruik rondom de operatie. Eventueel worden er nog aanvullende onderzoeken gedaan.
In de folder Algemene informatie afdeling Anesthesiologie leest u nog enkele zaken die u ter voorbereiding op de operatie moet doen of laten. Denk hierbij aan het nuchter zijn voor operatie (vanaf middernacht tot de operatie mag u niets meer eten of drinken), het verwijderen van make-up, sieraden en/of uw kunstgebit. De anesthesist neemt dit met u door.
Gebruikt u NSAID's, bloedverdunners en/of reumaremmers (DMARD's), overleg dan of u hiermee moet stoppen.
Hoe kunt u zich voorbereiden?
Wij adviseren u de volgende hulpmiddelen vóór uw opname in huis te halen:
- Lange schoenlepel
- Handy (grijper)
- Krukken/ rollator/ looprek (de fysiotherapeut kan helpen met afstellen)
Handige hulpmiddelen voor thuis zijn ook:
- Een handgreep vóór of opzij van uw bed en toilet
- Een toiletverhoger
- Een stoel met armleuningen
- Blokken om uw bed te verhogen. U kunt er dan gemakkelijk in- en uitkomen.
Genoemde artikelen zijn verkrijgbaar bij de thuiszorgwinkel.
N.B.: Indien u een niet-reanimeren verklaring heeft, neem deze mee naar het ziekenhuis.
Hoe gaat het onderzoek / de behandeling in zijn werk?
In het LUMC wordt tegenwoordig met name de voorste/anterieure benadering gehanteerd, waarbij u op uw rug ligt tijdens de operatie. Soms wordt er vanaf de zijkant geopereerd en zal u tijdens de operatie op uw zij liggen. De anesthesist en de chirurg leggen u in de juiste positie.
De orthopaedisch chirurg maakt een snee aan de voorkant of zijkant van uw bovenbeen. Het heupgewricht bestaat uit twee delen, de heupkop en de heupkom. De heupkop wordt afgezaagd en verwijderd. In het bekken bevindt zich de heupkom. Uit de heupkom verwijdert de orthopaedisch chirurg het resterende kraakbeen en plaatst daarna een nieuwe kom (cup). Daarna plaatst de orthopaedisch chirurg een nieuwe kop met steel in uw bovenbeen. Hij zet de kop in de kom. In de wond laat hij soms een drain achter (een slangetje waardoor wondvocht afgevoerd kan worden). De operatiewond wordt met stalen nietjes gesloten.
De operatie duurt ongeveer 1-2 uur. Daarbij is geen rekening gehouden met de voorbereidingstijd van de anesthesist. Hoe lang de voorbereiding duurt, kunt u aan de anesthesist vragen.
Waar moet u op letten direct na het onderzoek / de behandeling?
Houding
U mag het been een beetje buigen in de heup en de knie. Het is belangrijk dat u uw voet regelmatig beweegt, zodat de enkel niet stijf wordt.
Verzorging
U kunt uzelf wassen op bed, zo nodig met hulp van de verpleegkundige. Zodra u uit bed mag, kunt u zich zelfstandig gaan wassen bij de wastafel. Vaak is dit al dezelfde of de volgende dag na de operatie.
Pijn
De gewrichtspijn van vóór de operatie zal grotendeels verdwenen zijn. U kunt nog wel pijn hebben aan de wond en eventueel ook aan de spieren, maar deze pijn zal na verloop van tijd verdwijnen. De pijnstilling gaat via een slangetje naar het infuus of naar de rug. Door op een pompje te drukken, dient u zelf pijnstilling toe. Het kan ook zijn dat u de pijnstilling krijgt in de vorm van een injectie of tablet. U kunt de verpleegkundige hiernaar vragen.
Wond
De wond bevindt zich aan de buitenzijde van de heup. Uw verband blijft meestal 2 dagen zitten. Hierna krijgt u een nieuw verband of een pleister, afhankelijk van de genezing.
U krijgt oplosbare hechtingen, of nietjes die 2 tot 3 weken blijven zitten (deze worden dan op de polikliniek Orthopaedie (of door de huisarts) verwijderd).
Katheter
Tijdens de operatie wordt soms een urinekatheter ingebracht. Deze wordt meestal binnen 2 dagen na de operatie verwijderd.
Lopen
Al snel (1 dag) na de operatie komt u uit bed. Eerst controleert de fysiotherapeut hoe goed u uw heup kunt bewegen. Vervolgens helpt hij/zij u in een stoel. Als dit goed gaat, kunt u beginnen met lopen.
U kunt uw geopereerde heup met uw hele lichaamsgewicht belasten. In het begin is dit pijnlijk en uw heupspieren zijn soms nog niet sterk genoeg. Daarom maakt u in de eerste periode over het algemeen gebruik van krukken of een rollator. De fysiotherapeut geeft u daarbij instructies en besteedt aandacht aan de manier waarop u loopt (looppatroon).
Door de vaak jarenlange klachten hebt u mogelijk een afwijkende manier van lopen ontwikkeld. Het is belangrijk om na de operatie weer zo normaal mogelijk te lopen.
Omdat u in de eerste periode na de operatie niet te ver mag bukken, zijn schoenen met veters niet aan te raden. Draag liever stevige instapschoenen met een goed voetbed.
Als u oefeningen doet, verbetert de beweeglijkheid van uw nieuwe heup en worden uw spieren sterker. De fysiotherapeut leert u de oefeningen die u thuis zelf voortzet.
Wat zijn de risico's, bijwerkingen of complicaties?
Meer informatie hieromtrent is ook te vinden op www.mijnheupprothese.nl/naoperatie.
Wondinfectie
De kans hierop is klein. Over het algemeen zullen wondinfecties na 5‑6 dagen zichtbaar zijn, soms later. Wondinfecties zijn zichtbaar door roodheid van de wond, pijn aan de wond en door temperatuurverhoging. Behandeling kan bestaan uit rust, antibiotica en soms zelfs een operatie waarbij getracht wordt de heup schoon te spoelen. Geprobeerd wordt om een diepe infectie van de prothese te voorkomen. Als er thuis meer roodheid en/of pijn optreedt, dient u contact op te nemen met de huisarts of de polikliniek Orthopaedie. Voor contactgegevens zie onderaan deze folder.
Als u ergens op of in uw lichaam een infectie heeft, vooral aan het been met de heupprothese, wees dan alert op veranderingen. Als het gewricht of de wond anders voelt, pijnlijker wordt, er anders uit gaat zien of als u het niet vertrouwt, neem dan direct contact op.
Nabloeding
De eerste 24 uur is de kans het grootst dat de wond nabloedt. U kunt dan een drukverband krijgen. Soms is een bloedtransfusie nodig om het tekort aan bloed weer aan te vullen.
Heup uit de kom
De kop van de nieuwe heup kan onder bepaalde omstandigheden uit de kom schieten (de zogenaamde luxatie). De kans hierop is het grootst in de eerste 6 weken na de operatie. U krijgt van de fysiotherapeut instructies welke bewegingen u niet mag maken om dit te voorkomen (bijvoorbeeld met gekruiste benen zitten, hurken).
U merkt dit als een voelbare klik met hevige pijnscheut. U moet dan direct contact opnemen met de huisarts, de afdeling Orthopaedie of het Centrum Eerste Hulp LUMC.
Trombosebeen
Patiënten die een heupoperatie hebben ondergaan, hebben meer kans op het krijgen van een trombosebeen (aderverstopping door bloedstolsel). Om dit te voorkomen krijgt u vanaf de operatie bloedverdunnende medicijnen (Fraxiparine) in injectievorm gedurende een periode van 6 weken.
Beschadiging van een zenuw
In uw bovenbeen kan een zenuw bekneld of opgerekt raken tijdens de operatie. Mogelijk kunt u uw voet daardoor tijdelijk niet optillen. De kans hierop is zeer klein, minder dan 1%. Meestal herstelt het vanzelf binnen een jaar. U revalideert hierdoor wel langzamer.
Verschil in beenlengte
Door de operatie is het mogelijk dat uw geopereerde been langer of juist korter is geworden. Meestal is dit minder dan 2 cm en dit behoeft dan geen therapie. Een schoenverhoging is eventueel mogelijk.
Infectie van de heupprothese
Hiervoor verwijzen we u naar de folder ‘Infectie van een prothese’.
Loslaten van de prothese
Heupprothesen kunnen na 15‑20 jaar of soms eerder door bepaalde omstandigheden (bijvoorbeeld een infectie) loslaten. Een nieuwe operatie is dan meestal noodzakelijk.
Roken
Roken vergroot de kans op complicaties bij het herstel. Zelfs wie tijdelijk stopt (van minimaal 4 weken voor de operatie tot ten minste 4 weken na de operatie), halveert die kans.
Welke specifieke nazorg kunnen wij bieden?
Vertrek uit het ziekenhuis
Hiervoor verwijzen wij u ook naar de folder ‘Uw ontslag’. De dag na de operatie wordt met u besproken wanneer de verwachte datum van ontslag is. Dit is meestal na 1-4 dagen.
Waarschijnlijk functioneert u op dat moment met uw nieuwe heup al beter dan voor de operatie. Het is raadzaam eventuele hulp thuis (voor het doen van boodschappen e.d.) vooraf al te regelen met familie/buren etc. Het is handig als u uw huishouden al voor de opname voorbereidt op uw thuiskomst.
Als u uw heup nog niet optimaal kunt bewegen of nog niet "normaal" loopt, kunt u de fysiotherapeutische behandeling buiten het ziekenhuis voortzetten. Dit is echter niet altijd nodig. Wel krijgt u het advies thuis door te gaan met de oefeningen die de fysiotherapeut u in het ziekenhuis geleerd heeft.
Soms is het niet mogelijk om rechtstreeks vanuit het ziekenhuis naar huis te gaan.
Het LUMC werkt samen met verschillende verpleeghuizen in de regio. Binnen deze verpleeghuizen zijn afdelingen ingericht waar patiënten na opname in het ziekenhuis tijdelijk kunnen verblijven. Dit zijn schakelunits. Op deze schakelunit is alles gericht op intensieve revalidatie en herstel met als doel terugkeer naar de thuissituatie.
Of u hiervoor in aanmerking komt, bepaalt een transferverpleegkundige.
Bespreek met uw familie van tevoren de thuissituatie en hulpmogelijkheden. U komt dan na de operatie minder voor verrassingen te staan.
Bij ontslag krijgt u de volgende zaken mee:
- Afspraak op de polikliniek Orthopedie
- Recept voor medicijnen
- Overdracht voor de thuis zorg/verpleeghuis/revalidatieplaats
- Overdracht voor de fysiotherapeut thuis
- Indien van toepassing afspraak met de trombosedienst
- Eventueel recept voor verbandmiddelen
Waar moet u op letten na uw onderzoek/behandeling?
Weer thuis
Hierbij treft u adviezen aan voor de eerste periode dat u weer thuis bent.
Infectie voorkomen
Raak de wond niet met uw handen aan, zolang hij nog niet helemaal is genezen.
In verband met de kans op infectie van de ingebrachte prothese is het zeer belangrijk om uw huisarts direct te raadplegen bij koorts of ontstekingen, bijvoorbeeld steenpuist ergens op uw lichaam, ontstekingen bij nagelriemen (bv. ingegroeide nagels), pussende wonden of ontstekingen van blaas of gebit. Ook jaren na de operatie kan er nog een infectie van uw prothese optreden.
Daarnaast is het van belang dat u onder bepaalde omstandigheden antibiotica gebruikt ter bescherming van uw heupprothese. Denk hierbij aan: grotere tandartsbehandelingen, (kijk)operaties of inwendige ingrepen, verwondingen. Geef bij opname in een ziekenhuis aan dat u een heupprothese heeft.
Lichaamsbeweging
Afhankelijk van uw situatie krijgt u thuis fysiotherapie of gaat u zelfstandig door met de oefeningen die u hebt geleerd in het ziekenhuis. U mag bij het lopen (afhankelijk van uw vorderingen) een rollator of twee krukken gebruiken. U kunt licht huishoudelijk werk verrichten. Ga er zoveel mogelijk bij zitten, op een hoge stabiele stoel. Bij zware werkzaamheden, zoals stofzuigen en bedden verschonen, hebt u voorlopig hulp nodig. Ook bij gebruik van de wasmachine hebt u hulp nodig want dan moet u veel bukken.
Koken kan in het begin moeilijk zijn. Ga er zo veel mogelijk bij zitten of maak gebruik van een alternatief, zoals diepvriesmaaltijden of Tafeltje-dek-je.
U mag weer fietsen, autorijden en sporten na overleg met uw behandelend arts.
Werkhervatting
U kunt uw werk hervatten in overleg met uw behandelend arts of bedrijfsarts.
Lichamelijke verzorging
U kunt douchen en de wond met douchepleister mag daarbij nat worden. Zeker in het begin is het aan te raden zittend te douchen, zo kunt u niet uitglijden. Maak na het douchen de wond droog en breng een verband aan, zodat de hechtingen niet aan uw kleding blijven haken. Vervang het verband als het nat is geworden. Tot ongeveer drie weken na de operatie mag u niet in bad.
Begin bij het aankleden met uw geopereerde been. Bij het uitkleden begint u bij het niet-geopereerde been. Dit oefent u eerst onder begeleiding in het ziekenhuis.
Voorkomen van luxatie van de heup
De eerste 6 weken na de operatie is het risico van luxatie (het uit de kom schieten) van de heup het grootst. Om dit te voorkomen mag u de volgende bewegingen absoluut niet maken:
- Het geopereerde been over het andere been heen leggen
- Geen gecombineerde bewegingen maken
Dit betekent dat u:
- Niet op te lage stoelen of banken mag gaan zitten. Zorg voor een hoge stoel met armleuningen, bv. een tuinstoel. Ook mag u niet op een laag toilet zitten. Gebruik daarvoor een toiletverhoger. Bedden zijn over het algemeen erg laag. U kunt uw bed tijdelijk op bedverhogers laten zetten.
- Niet op uw geopereerde zijde mag gaan liggen. Wanneer u op uw gezonde zijde wil liggen, moet u een dik kussen tussen uw benen plaatsen.
- Niet uw benen over elkaar mag kruisen als u zit of ligt.
- Moet uitkijken voor kleedjes en drempels in verband met struikel-gevaar.
Volg deze adviezen in ieder geval op totdat uw arts bij de controle iets anders aangeeft.
Contact bij problemen na uw onderzoek/behandeling
Telefoonnummers
Mocht u naar aanleiding van deze informatie nog vragen hebben, dan kunt u daarmee terecht bij:
Telefoonnummers:
LUMC Algemeen: 071-526 9111
Polikliniek Orthopaedie: 071- 526 8003
Verpleegafdeling Orthopaedie: 071 - 526 2099
Centrum Eerste Hulp: 071 - 526 2025
Handige links
Interessante websites
- https://lumc.nl/patientenzorg/
Hier zijn terug te vinden: Patiënten informatiefolders bijv. Orthopaedie (uw opname, uw ontslag, infectie), Fysiotherapie (oefeningen en informatie omtrent gebruik), Anesthesiologie (typen verdoving, pijnbestrijding, medicijngebruik rondom de operatie) - www.orthopeden.org/Patienteninformatie (Nederlandse Orthopaedische Vereniging)
Overig
Registratie
Uw operatie gegevens worden opgenomen in de “Landelijke Registratie Orthopaedische Implantaten”. Indien u hier bezwaar tegen heeft kunt u dit kenbaar maken aan uw behandelend specialist.
Prothesepas
Nadat de prothese is geplaatst, ontvangt u per post een prothesepas. Hierop staan de gegevens van uw prothese genoemd. Op de andere zijde vindt u terug wanneer u contact op dient te nemen met het ziekenhuis in geval van infectie.
Veelgestelde vragen
Wat kan ik doen ter voorbereiding op de operatie?
Zorg dat u goed bent geïnformeerd, bijv. door het lezen van deze informatiefolder. Stel de vragen die u heeft op tijd. Zie de Fysiotherapiefolder voor oefeningen voorafgaand aan de ingreep. Bereidt uw thuiskomst na de operatie voor (zie kopje Voorbereiding thuis)
Moet ik antibiotica krijgen bij bijvoorbeeld een tandartsbehandeling?
Dat is bij een gewone/onderhoudsbehandeling bij de tandarts of mondhygiëniste niet nodig en niet zinvol. Alleen bij grotere procedures (zoals een wortelkanaalbehandeling of een kaakabces) is het gebruik van antibiotica verstandig.
Wanneer mag ik weer autorijden?
Als u goed loopt met 1 kruk en veilig de auto kunt besturen, mag u weer gaan autorijden.
Wanneer loop ik weer zonder krukken?
Dat wordt bepaald in overleg met uw fysiotherapeut. Na 6 weken lopen de meeste patiënten zonder of nog slechts met 1 kruk.
Gaan de metaaldetectiepoortjes op Schiphol af door de heupprothese?
Ja, meestal wel. U kunt evt. de prothesepas tonen of uw litteken aanwijzen.
Waar moet ik in het dagelijkse leven rekening mee houden?
Pas op met diep buigen in de heup, de benen over elkaar doen. De eerste 6 weken is de kans op uit de kom schieten van de heup het grootst, echter het is verstandig deze regels blijvend in acht te nemen. Goede hygiëne is noodzakelijk in het voorkomen van infectie.
Welke sporten kan ik met een heupprothese doen en welke niet?
De meeste sporten kunnen –zij het met in acht nemen van de bewegingsregels hierboven genoemd – rustig worden uitgeoefend. Risicovolle sporten (bijv. door hoge kans op vallen of piekbelasting) zijn skiën, bergbeklimmen en (lange afstand) hardlopen.