Bloed en regeneratieve geneeskunde
&width=826&height=464)
Bloed en het immuunsysteem
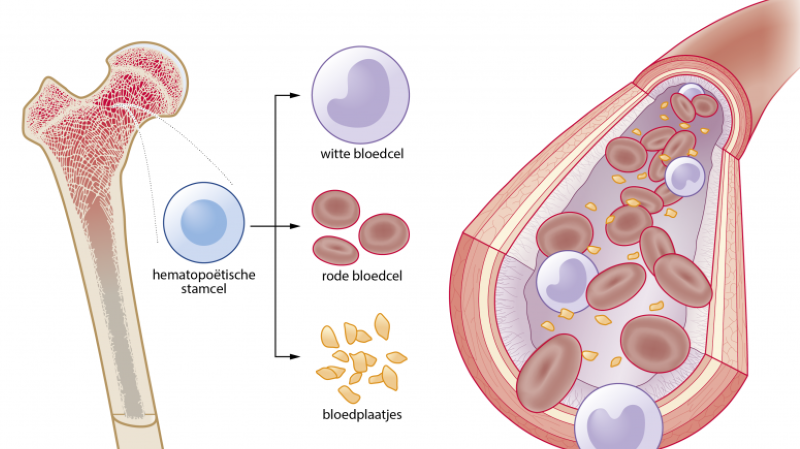
De stamcellen in ons beenmerg, hematopoëtische stamcellen, produceren dagelijks ongeveer 100-1000 miljard bloedcellen. Ons lichaam bevat ongeveer vijf liter bloed dat vol zit met rode bloedcellen voor zuurstoftransport, bloedplaatjes voor stolling en witte bloedcellen die het immuunsysteem vormen. Een goed werkend immuunsysteem identificeert bedreigingen en onderscheidt indringers van het gezonde weefsel van het lichaam. Bloed- en beenmergcellen zijn gemakkelijk uit het lichaam te halen en vormen daarom een belangrijke bron van cellen voor therapeutisch gebruik.
Celtherapie voor graft-versus-host-ziekte na stamceltransplantatie
Het LUMC is betrokken bij klinische studies om graft-versus-host-ziekte na stamceltransplantatie tegen te gaan met mesenchymale stromale cellen (MSC). Deze cellen hebben ontstekingsremmende en immuunmodulerende eigenschappen en creëren een gunstige omgeving voor regeneratie van weefsel. LUMC-onderzoekers leiden de eerste Europese gerandomiseerde placebo-gecontroleerde fase III-studie (RETHRIM) naar MSC-therapie voor graft-versus-host-ziekte. Als MSC-therapie inderdaad veilig en succesvol blijkt te zijn, kan dit de standaard van zorg worden bij het beheersen van deze ingrijpende complicatie.
Leukemie behandelen met zelf ontworpen immuun cellen
Bij leukemie gaat er iets mis in de ontwikkeling van witte bloedcellen in het beenmerg: er worden te veel, abnormale witte bloedcellen gevormd. Het lichaam herkent deze foute bloedcellen niet. Om hier verandering in te brengen, werken onderzoekers uit het LUMC aan nieuwe behandelingen waarbij T-afweercellen van de patiënt buiten het lichaam worden aangepast zodat ze de leukemiecellen herkennen. Deze aangepaste T-afweercellen, ook wel CAR-T, kunnen vervolgens de foute cellen herkennen en opruimen.
Gentherapie voor aangeboren immuunziekten
Bij patiënten met genetische defecten van het bloedvormingssysteem, ontwikkelen cellen van het immuunsysteem zich niet goed door fouten in het DNA. We kennen deze groep zeldzame ziekten onder de verzamelnaam ernstige gecombineerde immunodeficiëntie (SCID). Zonder behandeling overlijden baby’s met dergelijke aandoeningen meestal binnen de eerste twee levensjaren. De enige manier om deze baby’s te genezen was stamceltransplantatie, met het risico op graft-versus-host-ziekte.
Recent is daar gentherapie met de eigen stamcellen van de patiënt als behandeloptie bij gekomen. De cellen uit het beenmerg van de patïent worden hierbij buiten het lichaam “gerepareerd” door kleine stukjes gezond DNA in te voegenen zo het genetische defect in de stamcellen van het kind te corrigeren. Het LUMC is het eerste academisch centrum dat een dergelijke stamcel gentherapie ontwikkeld heeft. Patiënten met fouten in het RAG1 gen worden op deze manier nu succesvol behandeld. In de toekomst willen de onderzoekers op dezelfde manier verschillende andere immuunziekten ook behandelen.
Een gereedschapskist om bloed- en afweercellen aan te passen
In beide voorbeelden hierboven, worden de hematopoëtische stamcellen of immuuncellen van de patiënt in het lab aangapast. Maar hoe doen we dit? Hiervoor maken we slim gebruik van virussen, die de cellen kunnen binnendringen. De virussen krijgen van de onderzoekers een boodschap mee, waarmee het gewenste effect in de cel bereikt wordt. Het virusbiologie-team van het LUMC richt zich op de ontwikkeling en karakterisering van verbeterde virussen voor biomedisch onderzoek in het algemeen, en gentherapie in het bijzonder. Het team heeft vier belangrijke aandachtsgebieden:
- Het oncolytische virusproject waarin virussen worden bestudeerd die specifiek tumorcellen kunnen doden.
- Het ‘immune evasion’-project dat virale mechanismen gebruikt om de immuunrespons na transplantatie te verminderen om getransplanteerd weefsel te beschermen tegen vernietiging door de immuuncellen van de gastheer.
- Het gentherapieproject waarbij gezond genetisch materiaal wordt geïntroduceerd om een genetisch probleem aan de bron te herstellen. Het genetische materiaal wordt vaak buiten het lichaam geïntroduceerd, wat betekent dat de eigen cellen van de patiënt worden verwijderd, bewerkt en vervolgens opnieuw toegediend.
- Ten slotte staat het team aan het hoofd van de 'LUMC-virale vectorfaciliteit', die virale vectoren produceert voor gebruik door LUMC-onderzoekers.
&width=710&height=710)
&width=710&height=710)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)
&width=400)