Nierpancreastransplantatie: 1. De periode voor transplantatie
Deze informatie is opgesteld door de afdeling(en) Transplantatie Centrum.
Voorlichting algemeen
Niertransplantaties worden al tientallen jaren gedaan. Het is voor patiënten met een nierziekte die nierfunctie vervangende behandeling (dialyse) nodig hebben vaak de beste oplossing. Het betekent echter wel een operatie en intensieve behandeling met medicijnen om afstoting te voorkomen. Bij de vorm van suikerziekte waar u aan lijdt, maakt de pancreas geen insuline meer. Dit lijdt tot allerlei complicaties, waaronder soms ook achteruitgang van de nierfunctie. Wanneer bij patiënten met diabetes mellitus nierfunctie vervangende behandeling noodzakelijk is, kan naast een nier ook een pancreas getransplanteerd worden. Bij goed functionerende transplantaatorganen is dialyse niet meer noodzakelijk en hoeft er geen insuline meer te worden gespoten. Wereldwijd zijn er inmiddels meer dan 50.000 gecombineerde nier-pancreas-transplantaties verricht en in Leiden zijn er meer dan 450 gedaan. Of een gecombineerde nier-pancreastransplantatie voor u de beste optie is hangt af van verschillende factoren. In 2020 was de wachttijd voor een gecombineerde nier-pancreastransplantatie 1.5 tot 2 jaar. Wanneer u bij ons komt en u dialyseert al, betekent dit dat u nog 2 jaar zal moeten dialyseren voordat u getransplanteerd zal zijn. In het geval dat er een levende donor is, die zijn/haar nier aan u wil afstaan, dan kan er heel snel getransplanteerd worden, waardoor er mogelijk anderhalf jaar dialysetijd voorkomen kan worden. Wanneer de nier goed is aangeslagen kan dan in tweede instantie eventueel alsnog alleen een pancreastransplantatie verricht worden (pancreas na niertransplantatie). In het geval dat u bij ons komt en u heeft nog een functie van 25 tot 30 %, dan is er in het algemeen voldoende tijd om bij u een nier-pancreastransplantatie te verrichten nog voordat u moet dialyseren. In dat geval heeft dus een gecombineerde nier-pancreastransplantatie de voorkeur. Voor de patiënten die een functie hebben onder de 25% zal de beste optie afhangen van de termijn waarop verwacht wordt te moeten starten met dialyse.
De operatie
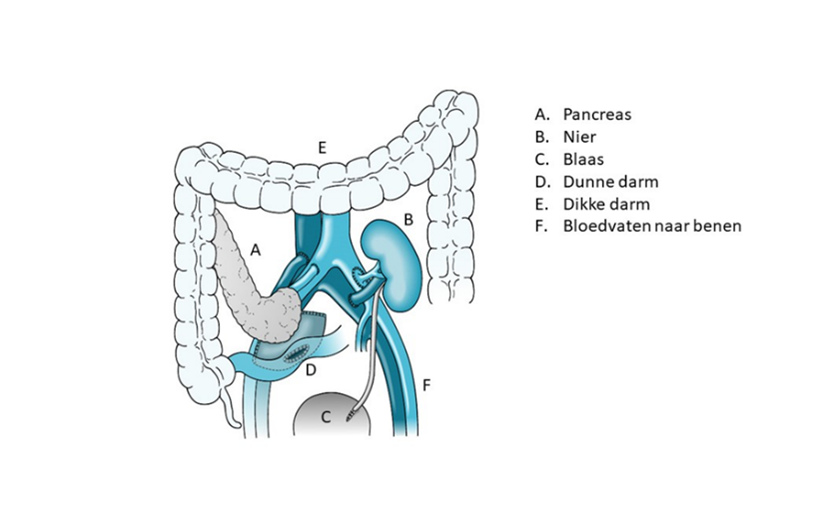
Bij een pancreastransplantatie wordt de pancreas van een donor rechtsonder in de buik van de ontvanger aangebracht. Daar worden de aan- en afvoerende bloedvaten van de pancreas aangesloten op de bloedvaten naar de benen (ter plaatse van de onderbuik). Op deze manier kan de pancreas insuline afgeven aan het bloed en zo de bloedsuikers regelen: De pancreas produceert ook verteringssappen, die normaal gesproken in de twaalfvingerige darm terecht komen. Om deze sappen van de donor pancreas af te voeren wordt het transplantaat op de darm aangesloten. De nier wordt op dezelfde wijze in gehecht aan de linkerkant. De ureter (urine afvoergang van de nier) wordt hierbij eveneens aangesloten op de blaas. Uiteindelijk is er een groot litteken in het midden van de buik. Op het plaatje hieronder ziet u een schets van de nieuwe situatie. Voor de duidelijkheid moet worden vermeld dat uw eigen nieren en pancreas niet zullen worden verwijderd.
Voor- en nadelen
Een nieuwe pancreas betekent voor u dat de bloedsuikers voortdurend normaal zullen zijn. Insuline spuiten is niet meer nodig en u hoeft niet meer op te passen voor een hypoglycaemie. Dit zal de levenskwaliteit zeker bevorderen en u meer vrijheden geven. Suikerziekte kan leiden tot complicaties aan de ogen, het vaatstelsel, het zenuwstelsel en de nieren. Het wordt de laatste jaren steeds duidelijker dat de combinatie suikerziekte en diabetische nefropathie (dat wil zeggen nierziekte door de suikerziekte) ook een heel ongunstige invloed heeft op de kwaliteit van de grote bloedvaten. Dit kan leiden tot beroertes, hartaanvallen en ernstige problemen met de doorbloeding van de benen op zowel de korte als (middel) lange termijn. Helaas blijkt een niertransplantatie alleen geen oplossing te zijn voor verdere achteruitgang van deze diabetische complicaties. Bij een succesvolle pancreastransplantatie worden de bloedsuikers normaal, waarbij op grond van de huidige gegevens het de verwachting is dat verdere diabetische complicaties worden voorkomen of bestaande minder snel zullen verergeren. Het is echter niet te verwachten, dat al bestaande beschadigingen zullen herstellen. Een nieuwe nier betekent dat u niet dialyse afhankelijk wordt of blijft. Hierdoor hebt u meer vrijheid en vermijdt u de complicaties, die bij de verschillende vormen van dialyse voorkomen. Zowel bij de nier als de pancreas is het niet zeker dat na een nier-pancreastransplantatie beide organen goed werken en goed zullen blijven functioneren. Het kan bijvoorbeeld gebeuren, dat er trombose van de pancreasvaten optreedt of dat de pancreas en/of nier wordt afgestoten. Het is niet goed te voorspellen, hoe groot de kans hierop is voor u, maar in het algemeen laten de huidige resultaten zien dat na 5 jaar bij 80% van de patiënten beide organen nog goed functioneren. In het geval dat de nier vroeg of Iaat in het beloop niet goed blijkt te werken, zal weer nierfunctie vervangende behandeling nodig zijn. In het geval dat de pancreas niet meer functioneert zal weer insulinetherapie nodig zijn. In het geval van nierfalen zal dit meestal hemodialyse zijn en slechts in een enkel geval zal peritoneaal dialyse mogelijk blijken.
Het falen van een transplantaat sluit echter een nieuwe transplantatie niet uit. Om afstoting te voorkomen zal u uw hele leven anti-afstotingsmedicijnen moeten gebruiken, momenteel prednison, tacrolimus (of cyclosporine) en mycophenolaat mofetil. Desondanks kan er toch een afstoting optreden. In het algemeen is een afstoting goed te behandelen met één of meerdere afstotingsbehandelingen. Door de afweer onderdrukkende middelen en eventuele anti-afstotingsbehandelingen, bestaat er een grotere kans op infecties. Het eerste half jaar na transplantatie wordt er extra antibiotica voorgeschreven om bepaalde infecties te voorkomen. De verhoogde kans op andere infecties, zoals bijvoorbeeld urineweginfecties blijft wel bestaan.
Een nier-pancreastransplantatie is een grotere ingreep dan een niertransplantatie alleen. Er zijn meer afweer onderdrukkende medicijnen noodzakelijk, met vaker afstotingsbehandelingen, wat de kans op infecties weer vergroot. AI deze factoren samen maken dat de duur van de opname in het algemeen langer is dan bij alleen een niertransplantatie (gemiddeld 4 weken in plaats van 1.5 week).
Bij een succesvolle nier-pancreastransplantatie is de gemiddelde overleving van diabetes mellitus patiënten duidelijk beter dan wanneer er alleen een nier wordt getransplanteerd zonder pancreas. Een niertransplantatie is voor de behandeling van uw nierziekte noodzakelijk. Een gecombineerde nier-pancreastransplantatie biedt en langere en betere kwaliteit van leven, maar is zowel lichamelijk als geestelijk veel zwaarder. Dit dient u zich te realiseren wanneer u in aanmerking wilt komen voor een nier-pancreastransplantatie. Een goed sociaal netwerk, waarop u zo nodig kan terugvallen, en een acceptabele lichamelijke gesteldheid zijn hiervoor noodzakelijk. Wat betreft dit laatste aspect zal van tevoren een uitgebreid onderzoek plaatsvinden. Op basis hiervan zullen wij vanuit medisch oogpunt beoordelen of wij u een geschikte kandidaat achten.
Voorbereidende onderzoeken
Een nier-pancreastransplantatie is een grote operatie, waarvoor goede voorbereiding noodzakelijk is. Voordat u op de wachtlijst wordt gezet, wordt u uitgebreid onderzocht. Naast een uitgebreide anamnese, lichamelijk onderzoek, bloed- en urine- onderzoek, zullen nog een aantal andere onderzoeken worden gedaan. De meeste onderzoeken zullen plaatsvinden in uw eigen ziekenhuis.
Onderzoeken in eigen centrum
Bloed en urineonderzoek
Door bloed en urineonderzoek krijgen we veel informatie over verschillende orgaansystemen. Ook kan er gekeken worden in hoeverre u bepaalde infecties hebt doorgemaakt
ECG (= elektrocardiogram)
Dit is een "hartfilmpje" welke een elektrische weergave is van de hartactiviteit.
Echocardiogram
Met behulp van geluidsgolven wordt een afbeelding van het hart gemaakt. Op deze wijze kan men bijvoorbeeld zien hoe de pompfunctie van het hart is en/of de hartkleppen goed functioneren.
Myocardscintigram
Hierbij wordt middels het toedienen van een radioactief middel beoordeeld of er aanwijzingen zijn voor zuurstoftekort van de hartspier tijdens extra belasting van het hart. Deze belasting kan gegeven worden door u te laten fietsen of door u hiervoor speciale medicijnen te geven.
X-Thorax , X-sinussen en X-OPG
Dit zijn röntgenfoto’s van longen, neusholtes en gebit. Hierbij wordt onder andere gekeken of er ontstekingen zijn.
Echo buik
Dit is een geluidsonderzoek van de buik om de lever, galwegen, alvleesklier, milt en nieren af te beelden. Indien er nog urineproductie is,' wordt tevens gekeken of er goed uitgeplast kan worden.
Echo Duplex
Via een speciale echo wordt er gekeken in hoeverre er vernauwingen zijn in de grote bloedvaten in de onderbuik
CT-angio buikvaten
Met behulp van een CT-scan (zonder contrast) worden afbeeldingen gemaakt van de grote bloedvaten in de onderbuik. U wordt hiervoor in een ‘scanner' (tunnel) gelegd, waarna contrastvloeistof wordt ingespoten in een bloedvat in de arm.
U heeft ook nog afspraken bij:
- Cardioloog.
- Oogarts.
- Tandarts (eventueel kaakchirurg)
Onderzoeken in het LUMC
Als bovenstaande onderzoeken in uw eigen centrum gedaan zijn, dan zal u hierna beoordeeld worden in het LUMC.
Er zullen een aantal afspraken gemaakt worden met verschillende specialisten. De internist-nefroloog, de transplantatie chirurg en cardioloog zullen u beoordelen. Tevens zal er een inventariserend gesprek plaatsvinden met een psycholoog en een maatschappelijk werker. Onderwerpen die hierbij besproken zullen worden zijn familieomstandigheden, sociale contacten, bezigheden, opleiding en arbeid, ziektegeschiedenis en beleving en houding ten aanzien van transplantatie. Wij hopen u zo beter te kunnen begeleiden rond de transplantatie. U kunt hierbij denken aan hulp in de thuissituatie na ontslag, begeleiding van u en uw familie bij emotionele problemen als gevolg van de opname/ingreep en de financiële gevolgen.
U moet er rekening mee houden dat naar aanleiding van uitslagen van onderzoeken soms nog aanvullende diagnostiek of behandeling nodig kan zijn.
Op de wachtlijst
Wanneer wij u medisch gezien een geschikte kandidaat vinden en u zelf positief tegenover een nier-pancreastransplantatie staat, zult u op de wachtlijst worden geplaatst. U dient vanaf dat moment ten alle tijde bereikbaar te zijn. Wanneer er een nier-pancreas aanbod voor u is, zult u gebeld worden en verzocht worden direct naar het LUMC te komen (verpleegafdeling Transplantatie Centrum). Indien u haemodialyse patiënt bent, zult u afhankelijk van de situatie eerst nog eventueel in uw eigen centrum dialyseren. Wanneer u peritoneaal dialyse patiënt bent, komt u direct naar het LUMC en neemt voor 24 uur dialyse materiaal mee. Vanaf het moment dat u gebeld wordt dient u nuchter te blijven.
Kruisproef en inspectie van nier en pancreas
Voordat u bij ons aankomt, wordt er al bloed van u en de eventuele donor 'gekruist' om te bekijken of er antistoffen in uw bloed aanwezig zijn tegen het weefsel van de donor. De uitslag van dit onderzoek is echter meestal nog niet bekend als u in het ziekenhuis arriveert. Een positieve kruisproef, dat wil zeggen dat u antistoffen heeft tegen het weefsel van de donor, heeft tot gevolg dat de transplantatie geen doorgang kan vinden. Als de nier en pancreas in het ziekenhuis zijn aangekomen, worden deze door de transplantatiechirurg geïnspecteerd. Wanneer een van deze van onvoldoende kwaliteit blijkt te zijn, is dit ook een reden de transplantatie niet door te laten gaan. Kortom, totdat u op de operatiekamer bent aangekomen blijft er onzekerheid bestaan.
Voorbereiding op de operatie
Vanaf uw aankomst in het ziekenhuis tot aan het tijdstip van de operatie verloopt enige tijd. Meestal vier tot zes uur, soms langer, soms ook korter. Deze tijd is nodig om een aantal voorbereidingen te treffen:
- Anamnese en lichamelijk onderzoek door de arts. Aanvullend onderzoek: bloed en urineonderzoek, hartfilmpje en foto van hart en longen.
- Verpleegkundige controles.
- Inbrengen infuus (toedienen vocht en insuline).
- Bescherming shunt arm: aanbrengen verband om shunt arm met mededeling dat die arm niet gebruikt mag worden voor bloedafname of bloeddrukmeting.
- Eventueel dialyse: een extra dialyse vóór de operatie kan noodzakelijk zijn. Haemodialyse zal- in uw eigen centrum of in het LUMC plaatsvinden. In het geval dat u CAPD doet, laat uw buik voor het lichamelijk onderzoek leeglopen. Dit kan op de afdeling.
Wanneer de uitslagen goed zijn, de kruisproef negatief is en de organen van goede kwaliteit zijn, zal de transplantatie plaatsvinden. Deze operatie duurt ongeveer zes uur.
De situatie na transplantatie
Als u na de operatie bijkomt op de Intensive Care heeft u:
- Slangetje door de neus naar uw maag (afvoeren van maag- en darmsappen).
- Infuus in uw arm en hals. Deze zijn om vocht en medicijnen toe te dienen.
- Een blaaskatheter voor afvoer urine via plasbuis.
- Zuurstofslangetje in de neus.
- Aansluiting op een monitor voor bewaking.
- Mogelijk een wonddrain, dit is een slang die uit het wondgebied komt en wondvocht afvoert.
Tijdens de operatie is in de urineleider tussen de transplantaat nier en de blaas een katheter geplaatst ter versteviging (dubbel J-katheter). Deze wordt na ongeveer twee à drie weken verwijderd. Dit wordt gedaan op het Transplantatie Centrum. Dit gebeurt onder antibioticabescherming, om een urineweginfectie te voorkomen.
De afdeling
Na een kort verblijf op de intensive care (in het algemeen 1 nacht) gaat u naar de verpleegafdeling van het Transplantatie Centrum. Op de afdeling wordt er gewerkt met een team van artsen en verpleegkundigen.
Fysiotherapie
De fysiotherapeut komt bij u langs als u op de verpleegafdeling terug bent. Hij/zij begeleidt u met ademhalingsoefeningen en later met lopen, fietsen en traplopen.
Voeding
Na een nier-pancreastransplantatie speelt voeding een belangrijke rol. Deze rol is duidelijk anders dan vóór de transplantatie. Een nier-pancreastransplantatie is een ingrijpende grote operatie. Het lichaam zal veel energie nodig hebben om goed te kunnen herstellen. Daarom is het van groot belang dat u na de operatie goed en voldoende eet. De diëtist van de afdeling zal snel met u contact opnemen om goede afspraken te maken over het eten. Op de langere termijn, te beginnen na ontslag uit het ziekenhuis is het van belang de ‘Voedingsadviezen na transplantatie’ in acht te nemen. Hierover krijgt u uitleg voordat u met ontslag gaat. Er wordt aandacht geschonken aan voedingsadviezen, zoals het voorkomen van infecties en het rekening houden met bijwerkingen van medicijnen. Prednison kan bijvoorbeeld een overmatig hongergevoel geven. Met adequate voeding kan dit gunstig beïnvloed worden.
Medicijnen
De medicijnen die u moet gaan innemen zijn in twee groepen te verdelen, namelijk de vaste medicijnen die u blijvend moet gebruiken en medicijnen die u gedurende een bepaalde tijd moet slikken. Medicijnen die u waarschijnlijk uw hele leven moet blijven innemen zijn: prednison, Prograft (tacrolimus) en Cellcept (Mycofenolaat-mofetil). Deze medicijnen dienen om een afstotingsreactie van de transplantaten te voorkomen. Deze middelen beïnvloeden het natuurlijk afweersysteem (immuunsysteem). Het afweersysteem beschermt uw lichaam tegen infecties: het spoort bacteriën en ander lichaamsvreemd weefsel op en probeert dat te vernietigen. Koorts is een symptoom waaraan men kan zien dat het afweersysteem aan het werk is. Het afweersysteem reageert zo ook op een getransplanteerd orgaan: het valt het orgaan aan, waardoor het wordt afgestoten. Met geneesmiddelen zoals prednison, Prograft, en Cellcept wordt het afweersysteem onderdrukt en wordt afstoting voorkomen. Als gevolg hiervan bent u vatbaarder voor infecties. Ook is er door deze verminderde afweer een grotere kans op het krijgen van kanker. De belangrijkste vorm hierbij is huidkanker, wat bij nauwlettende controle in het algemeen goed is te behandelen. Daarom adviseren wij u om zo min mogelijk in de zon te gaan en gebruik te maken van goede zonnebrandcrème. Hieronder zijn nog een aantal specifieke bijwerkingen van bovenstaande middelen vermeld die kunnen optreden. Dat wil natuurlijk niet zeggen dat u alle beschreven bijwerkingen zult krijgen.
Van de prednison kunt u onder andere zwaarder worden en een bol gezicht krijgen. Ook kan er botontkalking optreden en is er een verhoogd risico op diabetes type 2: insuline ongevoeligheid. Prograft kan trillen van de handen (tremor) veroorzaken en een branderig gevoel in handen en voeten. Ook kan het de bloeddruk verhogen, de nierfunctie verminderen en de kans op Diabetes type 2 vergroten.
De belangrijkste bijwerkingen van CellCept zijn diarree, braken en een verminderd aantal witte cellen in uw bloed. Deze bijwerkingen verdwijnen meestal wanneer u gewend bent geraakt aan CeIlCept of wanneer de dosering wordt aangepast. Een aantal middelen dient u tijdelijk te slikken, of te gebruiken, bijvoorbeeld om het eerste half jaar na de transplantatie bepaalde infecties te voorkomen en om het risico op trombose te verkleinen. Andere medicijnen welke frequent voorgeschreven worden zijn maagbeschermers (met name in geval van prednison gebruik), medicijnen om de botten te beschermen (kalk en vitamine D) en cholesterol- en bloeddrukverlagers.
Afstotingsreacties en daarbij behorende onderzoeken
Ondanks dat u medicijnen krijgt om afstoting te voorkomen, bestaat er toch een kans dat er een afstotingsreactie optreedt. Dit kan zich direct na transplantatie voordoen, maar ook na enkele weken of maanden of zelfs in een later stadium. Verschijnselen hiervan die kunnen optreden zijn met name, verhoogde bloedsuikers en/of achteruitgang van de nierfunctie, Naast bloedonderzoek zal er een echo of CT-scan van de buik gemaakt worden. Als andere oorzaken voor de verhoogde bloedsuikers en/of nierfunctie achteruitgang uitgesloten zijn, dan kan er op geleide van een echo een biopsie van de nier worden verricht. Wanneer een afstotingsreactie is vastgesteld, kunt u op verschillende manieren behandeld worden. Als eerste behandeling wordt meestal gekozen voor een hoge dosering prednison, dat via een infuus in de arm wordt toegediend. Een dergelijke behandeling is helaas in een aantal gevallen niet voldoende en wordt dan gevolgd door een behandeling met alemtuzumab. Dit zijn medicijnen die gericht zijn tegen de witte bloedcellen die verantwoordelijk zijn voor de afstoting. In het algemeen is de afstotingsreactie hiermee onder controle. Indien dit niet zo is, dan kan nogmaals, prednison gegeven worden.
Ontslag en polikliniekbezoeken
Voordat u met ontslag gaat, zal er een voorlichtingsgesprek plaats vinden waarin alle door u thuis te verrichten handelingen van te voren met u worden besproken. De polikliniekbezoeken zullen in het begin zeer regelmatig moeten plaatsvinden. De eerste 3 weken na ontslag uit het ziekenhuis zal dit 1x per week zijn. Dit zal heel geleidelijk minder frequent worden en uiteindelijk 1x per 3 tot 4 maanden zijn. Wanneer bij een polikliniekbezoek de (bloed) uitslagen niet goed blijken te zijn, wordt u hierover gebeld. Het kan dan zijn dat u direct opgenomen dient te worden voor aanvullend onderzoek en/of behandeling. Een andere mogelijkheid is dat de medicatie wordt aangepast en/of dat u vervroegd voor poliklinische controle moet komen. Poliklinisch zal ook aandacht besteed worden aan reeds bestaande complicaties van de suikerziekte. Na een jaar zullen de controles eventueel gedeeltelijk overgenomen worden door uw eigen ziekenhuis.
Werkhervatting
Sommige patiënten voelen zich snel in staat om te werken. Andere hebben hiervoor meer tijd nodig. Natuurlijk hangt het ook af van de aard van uw werkzaamheden. Wanneer u zich goed voelt en de behoefte heeft weer aan het werkte gaan, bestaat hiertegen meestal geen bezwaar.
Bewegen na transplantatie
Als u weer thuis bent is het belangrijk om te bewegen. Het verbeteren van uw conditie is goed voor uw verdere herstel. Tot zes weken na de transplantatie mag u niet meer tillen dan vijf kilo. Dit is vergelijkbaar met een lichte boodschappentas. Als u na zes weken weer wilt gaan sporten, bespreek dit dan met de chirurg of verpleegkundig specialist op de polikliniek. Zij kunnen u goed adviseren wat wel en niet mogelijk is voor u.
Seksualiteit en zwangerschap
De pancreas en nier zijn op zo'n beschermende plaats geïmplanteerd, dat seksuele contacten mogelijk zijn, zonder dat dit leidt tot eventuele beschadigingen.
Zwangerschap behoort in principe tot de mogelijkheden. Bepaalde medicijnen kunnen schade toebrengen aan de ongeboren vrucht, bespreek daarom met uw arts uw kinderwens. Zodat medicatie kan worden aangepast naar een andere.
Wilt u meer informatie over nier-alvleeskliertransplantatie of heeft u vragen in de periode voor transplantatie?
Transplantatiebureau:
071-526 31 67 of 071-526 31 45
Telefonische bereikbaarheid: 08.00-16.00 uur (maandag t/m vrijdag)
Wilt u zich oriënteren op het hele proces rondom nier-alvleeskliertransplantatie dan willen wij u graag verwijzen naar (TRF (nier)pancreastransplantatie)
Bent u benieuwd naar ontwikkelingen binnen het Transplantatie Centrum en wat wij voor aanvullende informatie voor u hebben (Transplantatie Centrum)