Duchenne en Becker spierdystrofie
Deze informatie is opgesteld door de afdeling(en) Neurologie.
Wat is Duchenne en Becker spierdystrofie?
Duchenne spierdystrofie is een van de meest voorkomende erfelijke spierziektes die vrijwel alleen bij jongens voorkomen. Doordat de spieren langzaam worden afgebroken worden ze steeds zwakker. Dit proces is meestal al op zeer jonge leeftijd zichtbaar en neemt geleidelijk toe. Omdat de ziekte na verloop van tijd ook het hart beïnvloedt, is Duchenne spierdystrofie uiteindelijk fataal. Door verbeteringen in de zorg is de levensverwachting wel verbeterd en wordt de helft van de mannen ouder dan 30 jaar, maar een geneesmiddel is nog niet gevonden.
Becker spierdystrofie is een mildere vorm van Duchenne. Het verschil in spierzwakte tussen patiënten is ook veel groter. Dit varieert van mannen die al voor de leeftijd van 20 jaar rolstoelafhankelijk zijn tot mannen die op latere leeftijd alleen last hebben van spierkrampen.
Verschijnselen
Duchenne spierdystrofie openbaart zich meestal al rond de peuterleeftijd. Vroege symptomen kunnen onder meer zijn:
- Een late motorische ontwikkeling;
- Moeite om omhoog te komen;
- Vaak vallen bij jongens die al zelfstandig kunnen lopen;
- Minder snel lopen;
- Moeite met het leren van rennen of springen.
Een deel van de jongens heeft een verstandelijke beperking of leerproblemen als dyslexie of een concentratiestoornis. Ook autisme, ADHD en epilepsie komen vaker voor.
Omdat Duchenne spierdystrofie een progressieve ziekte is, zullen de symptomen in ernst toenemen. Tegen het einde van de basisschool krijgen jongens steeds meer moeite met lopen en gaan ze meer en meer gebruik maken van een rolstoel. Vanaf die leeftijd begint ook de kracht in de armen af te nemen. Door de afnemende spierkracht in het lichaam is het uiteindelijk ook nodig om de ademhaling te ondersteunen.
De symptomen bij Becker spierdystrofie wisselen sterk per patiënt. Bij sommige jongens zijn de symptomen en het verloop van de ziekte bijna hetzelfde als bij Duchenne. Aan de andere kant zijn er ook mannen die pas op latere leeftijd last krijgen van de ziekte en alleen kramp in de spieren hebben na een inspanning.
Oorzaak
De oorzaak van Duchenne en Becker spierdystrofie is een gebrek aan het eiwit dystrofine. Dit eiwit zorgt ervoor dat spiervezels beschermd zijn tegen spierschade tijdens het bewegen. Bij Becker spierdystrofie maakt het lichaam een kortere vorm van dit eiwit aan, bij Duchenne is er helemaal geen aanmaak van dystrofine.
Duchenne en Becker spierdystrofie zijn erfelijke ziekten. De verstoring in de aanmaak van dystrofine ligt in een fout op het X-chromosoom. Dat is de reden dat hoofdzakelijk jongens worden getroffen. Zij hebben slechts één X-chromosoom, terwijl meisjes er twee hebben. Meisjes kunnen de fout op het ene X-chromosoom meestal compenseren met het andere X-chromosoom.
Waarom u bij ons in goede handen bent
Multidisciplinair team

Duchenne en Becker spierdystrofie zijn allebei ziektes die een groot deel van het lichaam en het dagelijks functioneren beïnvloeden. Uw (kinder)neuroloog handelt daarom niet alleen, maar altijd in samenwerking met specialisten van andere afdelingen. Bijvoorbeeld een cardioloog, fysiotherapeut en/of longarts. Deze samenwerking is erg waardevol en leidt aantoonbaar tot betere resultaten. Zowel tijdens de onderzoeken als de behandeling draagt dit team zorg voor u of uw kind. Samen zoeken de specialisten naar een behandelplan dat heel gericht op uw situatie is afgestemd.
Jaarlijkse controle
Omdat Duchenne en Becker spierdystrofie progressieve ziekten zijn, houden we altijd een vinger aan de pols. Dat doen we bijvoorbeeld via een jaarlijkse controle, die we organiseren volgens een ‘carrouselmodel’. Een dag lang staat u of uw kind centraal en doen we alle jaarlijks noodzakelijke onderzoeken. U krijgt een eigen kamer en de specialisten komen bij u langs. Met het hele multidisciplinaire team kijken we daarna of het behandelplan nog steeds goed aansluit of dat we het misschien moeten aanpassen. De uitslagen nemen we uitgebreid met u door en als de behandeling wijzigt, zorgen we er voor dat ook uw therapeuten en behandelaars buiten het LUMC hier van op de hoogte zijn.
Tijdens de jaarlijkse controle staat de verpleegkundig zorgcoördinator de hele dag klaar om u te begeleiden. En ook buiten de momenten in het LUMC om kunt u altijd bij haar terecht. Hebt u vragen of loopt u tegen problemen aan? Neem dan gerust contact met haar op.
Zorg in beeld
Ter voorbereiding op de jaarlijkse controle, hebben we deze zorgdag voor jullie in beeld gebracht in een fotoboek. Tijdens de eerste kennismaking ligt er een inkijkexemplaar voor u klaar en kunt u ook een boekje meenemen om deze thuis rustig (vooraf aan jullie bezoek) nog eens met uw kind door te nemen. Of bekijk het boekje meteen als video.
Teams voor volwassenen en kinderen
In het LUMC is er zowel voor kinderen als volwassenen een team bij Duchenne of Becker spierdystrofie. Dit kan betekenen dat u op een gegeven moment te maken krijgt met een wisseling van behandelaar. Aan het einde van de kinderleeftijd besteden we hier extra aandacht aan. U krijgt de tijd om aan deze wissel te wennen en wij zorgen voor een gestructureerde overdracht.
Wetenschappelijk onderzoek
Via wetenschappelijk onderzoek proberen we steeds meer te leren over Duchenne en Becker spierdystrofie. Daar is een groot aantal afdelingen van het LUMC bij betrokken. We doen onder meer onderzoek naar de achtergrond van de aandoeningen, het ziekteverloop, betere behandelingen en definitieve genezing. Ook doen we mee met nationale en internationale onderzoeken en werken we nauw samen met andere expertisecentra. Aan sommige onderzoeken kunt u ook zelf meedoen.
Om er achter te komen of u of uw kind leidt aan Duchenne of Becker spierdystrofie, doen we meestal meerdere onderzoeken. Deze onderzoeken kunnen heel gespecialiseerd zijn en daardoor zeker voor kinderen soms indrukwekkend. Naast snelheid staat patiëntvriendelijkheid daarom centraal tijdens het vaststellen van de diagnose.
Afspraak maken voor diagnose Duchenne of Becker spierdystrofie
Voor een afspraak bij een van onze specialisten hebt u een verwijzing nodig van uw huisarts of eigen specialist. Zodra u bent doorverwezen nemen wij contact met u op om een afspraak te maken. U hoeft daar zelf niets voor te ondernemen. We zullen u ook vragen naar informatie en gegevens die eventueel al aanwezig zijn. Zo kunnen we het eerste bezoek meteen zo goed mogelijk voorbereiden.
Op de dag van de afspraak zelf kunt u zich melden aan de balie van de polikliniek Neurologie. Deze bevindt zich op J3 van het LUMC (routenummer 585).
Wie komt u tegen en wat kunt u verwachten?
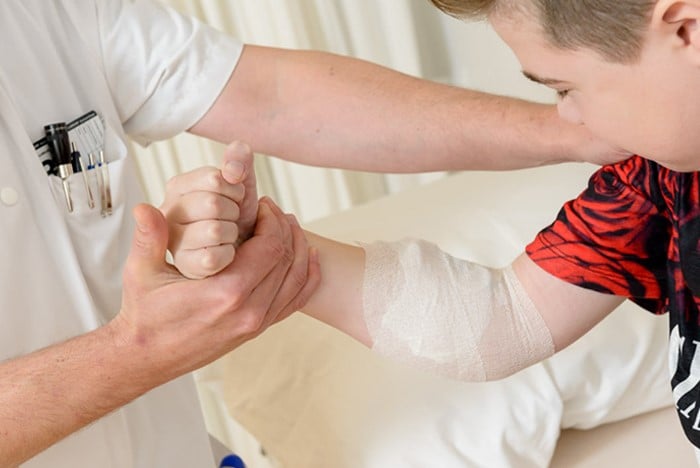
Uw eerste afspraak is altijd met een (kinder)neuroloog. Soms is hier ook een neuroloog in opleiding bij. Tijdens dit consult nemen we uitgebreid de tijd om de situatie van u of uw kind door te nemen en u te informeren. Ook voeren we een eerste lichamelijk onderzoek uit. Op basis van deze eerste afspraak kijken we welke vervolgonderzoeken eventueel nodig zijn en wanneer deze onderzoeken plaats kunnen vinden.
Mogelijke vervolgonderzoeken
Om de juiste diagnose te stellen is meestal een combinatie van verschillende vervolgonderzoeken nodig. Daardoor lukt het vaak niet om alle onderzoeken op dezelfde dag plaats te laten vinden. Als u meerdere keren moet terugkomen zorgen we dat er in ieder geval niet meer dan 4 weken zit tussen het eerste en het laatste vervolgonderzoek.

Genetisch onderzoek. Duchenne en Becker spierdystrofie zijn erfelijke aandoeningen. De verstoring in de aanmaak van dystrofine ligt in een fout op het X-chromosoom. We nemen daarom wat bloed af en halen daar het DNA uit, op zoek naar mutaties.
Al het genetisch onderzoek naar Duchenne en Becker in Nederland wordt in Leiden gedaan en uitgevoerd volgens internationale richtlijnen in een geaccrediteerd laboratorium.Bloedonderzoek. Een te grote hoeveelheid van het enzym creatinekinase in het bloed kan wijzen op spierdystrofie.
Spierbiopsie. Bij een biopsie nemen we een klein stukje spier weg voor nader onderzoek. Een patholoog die gespecialiseerd is in Duchenne en Becker dystrofie beoordeelt het stukje spier daarvoor onder de microscoop. Voor een biopsie maken we een aparte afspraak bij de (kinder)neuroloog. Bij kinderen is het mogelijk om een biopsie met een slaapmiddel of onder algehele narcose te verrichten.
Een spierbiopsie is lang niet altijd nodig voor de diagnose Duchenne of Becker spierdystrofie, maar wel als we denken aan de mogelijkheid van een andere spierziekte. In dat geval kan het ook zijn dat we een aantal extra onderzoeken doen:
Elektromyografie (EMG). Met hulp van plakkers op de huid en elektrische prikkels kunnen we de zenuwgeleiding meten. Vaak is het ook nodig om met een dunne naald in de spier te prikken om meer te leren over de aansturing van de spier. In ervaren handen en met goede begeleiding is dit onderzoek ook mogelijk bij kinderen. Wel kan het zijn dat kinderen bijvoorbeeld heel stil moeten liggen voor dit onderzoek. In goed overleg is het daarom ook mogelijk om dit onderzoek onder algehele narcose te doen. Voor een EMG maken we een aparte afspraak op de afdeling Klinische Neurofysiologie.
- Echo van de spieren. Met behulp van echografie maken we een afbeelding van de spieren.
- MRI-scan van de spieren. Een MRI-scan geeft een nog nauwkeuriger beeld van de spieren.
Uitslag van het onderzoek
Zodra de uitslagen van de onderzoeken binnen zijn, bespreekt de (kinder)neuroloog deze met u tijdens een persoonlijk gesprek. De uitslag van een EMG of MRI-scan is binnen 2 weken bekend, terwijl bij genetisch onderzoek soms enkele maanden nodig zijn om tot een uitslag te komen. Twee derde van de mutaties bij Duchenne of Becker dystrofie kunnen we binnen 3 weken vinden met een eerste test. De uitslag van een tweede test is uiterlijk na 5 weken bekend. Voor de uitslag van een spierbiopt is 4 weken nodig. Bij de diagnose Duchenne of Becker spierdystrofie volgt ook een afspraak bij de klinisch geneticus. Die kijkt of de aandoening meer in de familie voorkomt en of er sprake is van een risico op herhaling.
Welke behandelingen zijn er mogelijk?
Als bij u of uw kind de diagnose Duchenne of Becker spierdystrofie is gesteld, gaat het multidisciplinaire team op zoek naar een behandeling die het beste bij uw situatie past. Ieder persoon is anders, dus ook een behandelplan maken we zoveel mogelijk op maat. En om de behandeling ook optimaal te houden, kunt u ieder jaar bij ons terecht voor een uitgebreide controle.
Wat kunt u van de jaarlijkse controle verwachten?
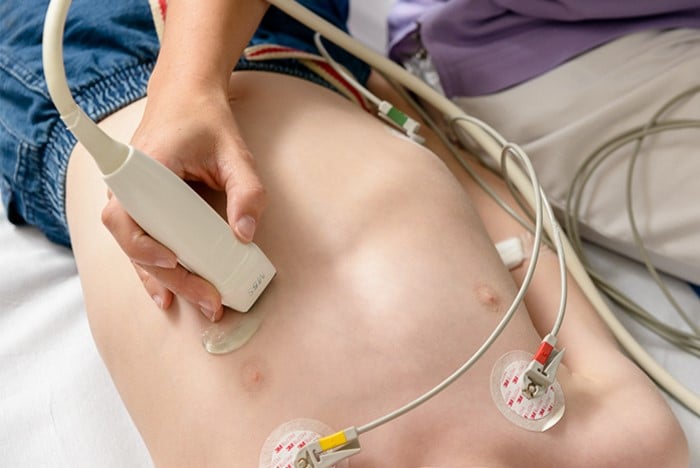
In het LUMC zijn een hoop verschillende behandelingen mogelijk, maar door het progressieve karakter van Duchenne en Becker dystrofie is het belangrijk dat we regelmatig controleren of de behandeling nog goed aansluit. We kijken daarom in ieder geval eens per jaar hoe de ziekte zich bij u of uw kind heeft ontwikkeld. Dit gebeurt tijdens het zogeheten multidisciplinaire spreekuur. U krijgt hierbij altijd inzicht in de afwegingen die we maken bij de behandelingen.
Hoe verloopt de jaarlijkse controle?
De jaarlijkse controle vindt op één dag plaats. U hoeft hiervoor niet zelf een afspraak te maken. De verpleegkundig zorgcoördinator zal u een oproep sturen. U krijgt een eigen kamer waar u de hele dag kunt verblijven. In de ochtend kunnen de volgende fysieke onderzoeken plaatsvinden:
- Meting van de bloeddruk. Ook het gewicht en de lengte worden bijgehouden
- Bloedafname
- Elektrocardiogram. Beter bekend als een ECG of hartfilmpje.
- Echocardiografie
- Longfunctieonderzoek
- Röntgenfoto’s van de wervelkolom
- Spierkrachtmetingen en functietesten door de fysiotherapeut
- Botdichtheidsmeting. Dit gebeurt met een zogeheten DEXA-scanner
Tussen de middag bespreken alle betrokken specialisten de uitslagen van de onderzoeken. Vanaf 14:00 uur komen zij bij u langs voor de consulten in de kamer waar u verblijft en nemen ze alle resultaten uitgebreid met u door. Meestal is het multidisciplinaire spreekuur tussen 16:00 en 17:00 uur ten einde. Is er extra tijd nodig of wilt u zelf graag nog langer met een specialist spreken, dan kunt u ook altijd nog buiten dit spreekuur terecht. Achteraf krijgen u en alle betrokken zorgverleners een schriftelijk verslag van de dag.
Welke behandelingen zijn er?
Duchenne en Becker spierdystrofie zijn nog niet te genezen, maar met een goede behandeling kunnen we wel de kwaliteit van leven en de prognose sterk verbeteren. Met de verschillende behandelingen kunnen we meerdere symptomen van Duchenne en Becker spierdystrofie tegengaan.
Medicijnen
- Corticosteroïden. Deze medicatie remt de achteruitgang van de spierkracht en wordt voorgeschreven door de (kinder)neuroloog. We schrijven deze medicijnen pas voor vanaf het vijfde levensjaar.
- Medicatie tegen botontkalking. Corticosteroïden kunnen ook gevolgen hebben voor de botdichtheid. Een dagelijkse dosering vitamine D en calcium kan dit effect compenseren.
- Hartmedicijnen. Als de hartfunctie minder wordt, kan de (kinder)cardioloog medicatie voorschrijven om de hartfunctie te ondersteunen.
Operatie
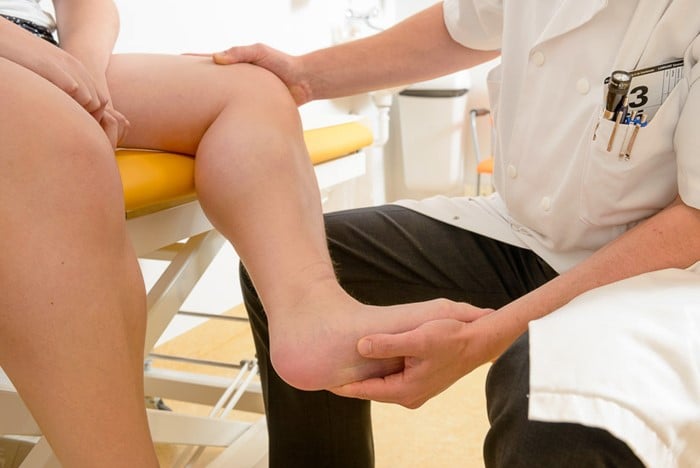
Duchenne of Becker spierdystrofie kan leiden tot een scheefstand van de voeten of scheefgroei in de wervelkolom. Via een operatie proberen we dat zoveel mogelijk te verhelpen.
Scheefstand van de voeten kan ertoe leiden dat zitten zeer oncomfortabel wordt. De orthopedisch chirurgen van het LUMC hebben veel ervaring met deze vorm van scheefgroei en kunnen via een operatie proberen de voeten weer zo recht mogelijk te krijgen.
Bij sommige jongens met Duchenne spierdystrofie kan de wervelkolom dusdanig scheefgroeien, dat het nodig is om de rug vast te zetten. Deze operatie wordt niet in het LUMC gedaan, omdat ervoor is gekozen deze zeldzame vorm van zorg in Nederland te concentreren op een beperkt aantal plekken.
Ondersteuning van de ademfunctie
Als u of uw kind moeite krijgt met ademen, zorgen we voor ondersteuning. Dit doen we in nauwe samenwerking met de (kinder)longarts en de centra voor thuisbeademing (CTB). Het CTB kan aanleren het hoesten makkelijker te maken (airstacken) en zorgen voor beademingsapparatuur in huis. Gebruik van een beademingsapparaat in de nachtelijke uren leidt tot minder infecties en een betere conditie.
Fysiotherapie

Bij Duchenne of Becker spierdystrofie is het belangrijk om de beschikbare spierfunctie zo goed mogelijk te gebruiken. Dit om het verkorten van spieren en gewrichten tegen te gaan. De (kinder)fysiotherapeut controleert de spierfunctie jaarlijks tijdens het multidisciplinaire spreekuur en kan zo nodig samen met de fysiotherapeut in uw eigen regio de behandeling afstemmen.
Behandeling van gedrag- en leerproblemen
Gedrag- en leerproblemen kunnen bij Duchenne spierdystrofie onderdeel uitmaken van de ziekte, maar komen ook voor als bijwerking van de corticosteroïden. Als uw kind deze klachten ervaart, kan de kinderpsycholoog van het Willem Alexander kinderziekenhuis in het LUMC helpen bij de diagnose en een behandeling. Ook maatschappelijk werk kan uitkomst bieden. We werken bovendien nauw samen met het centrum voor leer- en ontwikkelingsstoornissen Kempenhaeghe in Heeze.
Hoe kunt u zich op de behandeling voorbereiden?
Vul de vragenlijsten in voorafgaand aan de onderzoeksdag. Hierin vragen we u om een overzicht van de medicatie, de behandelaars buiten het LUMC die bij de zorg betrokken zijn en welke vragen er bij u leven.
- Zorg dat u op tijd aanwezig bent in het LUMC. Houdt daarbij bijvoorbeeld ook rekening met de tijd die nodig is om te parkeren. Het schema van de onderzoeken tijdens het multidisciplinaire spreekuur is grotendeels aaneengesloten.
- U hoeft geen ontbijt of lunch mee te nemen. U kunt gratis gebruik maken van de voorzieningen op de afdeling.
Als u vragen hebt, kunt u altijd van tevoren bellen met de verpleegkundig zorgcoördinator. Tel. 071-5297950
Wat is de prognose?
De achteruitgang in spierkracht bij Duchenne en Becker spierdystrofie kunnen we niet tot staan brengen. Bij Duchenne spierdystrofie heeft dat uiteindelijk altijd als gevolg dat patiënten aan de ziekte overlijden. Het verloop wisselt per persoon, maar gemiddeld wordt de helft van de mannen ouder dan 30 jaar. In de afgelopen jaren is deze levensverwachting en de levenskwaliteit door de intensieve en multidisciplinaire zorg wel steeds verder toegenomen. Daarom is het belangrijk om, ondanks de beperkingen die Duchenne spierdystrofie met zich meebrengt, toch te werken aan maximale zelfstandigheid op jonge en volwassen leeftijd. We begeleiden u hier zoveel mogelijk bij. Via wetenschappelijk onderzoek proberen we bovendien de zorg steeds verder te verbeteren en zoeken we continu naar een geneesmiddel.
Een prognose bij Becker spierdystrofie is moeilijk te geven, omdat de ziekte zich bij elke patiënt anders ontwikkelt.
Meedoen aan wetenschappelijk onderzoek
Het LUMC is niet alleen een centrum van geavanceerde medische zorg, maar ook van geavanceerd medisch onderzoek. Dit houdt in dat u of uw kind soms mee kan doen aan studies, bijvoorbeeld naar de toepassing van nieuwe medicijnen. Mogelijk hebben deze meer effect dan de standaardbehandeling. Uw (kinder)neuroloog kan u vertellen aan welke onderzoeken u kunt meedoen.
De zorg bij Duchenne of Becker spierdystrofie is bijna altijd doorlopend. De gevolgen trekken bovendien ook op de directe omgeving vaak een zware wissel. We proberen u daar zoveel mogelijk bij te begeleiden en de zorg zo goed mogelijk op uw specifieke wensen aan te passen.
Welke specifieke nazorg kunnen we bieden bij deze aandoening?
De zorg bij Duchenne of Becker spierdystrofie beperkt zich niet alleen tot de bezoeken aan het LUMC. Ons multidisciplinaire team werkt bijvoorbeeld nauw samen met de specialisten van het Rijnlands Revalidatiecentrum in Leiden. En als u niet uit de buurt van Leiden komt, zoeken we de samenwerking op met specialisten in uw regio, uw huisarts en een revalidatiecentrum dicht bij huis. Zo proberen we te zorgen dat optimale zorg nooit ver weg is.

Ook als u op andere vlakken hulp zoekt kunnen we u verder helpen. Duchenne en Becker spierdystrofie zijn ingrijpende aandoeningen, die zowel voor de patiënt als de directe omgeving vaak moeilijk te verwerken zijn. Onder meer onze maatschappelijk werkers kunnen u hierbij helpen en ondersteunen.
Daarnaast bieden we ook praktische ondersteuning. Bijvoorbeeld op het gebied van onderwijs. Als de school van uw kind behoefte heeft aan meer informatie of ondersteuning om de schooltijd van uw kind zo goed mogelijk te laten verlopen, staan onze medewerkers van Educatieve Voorziening voor u klaar.
Contact bij problemen na uw behandeling
Loopt u tegen problemen aan of hebt u nog vragen? U kunt altijd contact opnemen met de polikliniek Neurologie op telefoonnummer 071 – 526 21 11 (op werkdagen tussen 08.15 en 11.30 uur en tussen 13.30 en 15.30 uur. Niet telefonisch bereikbaar op woensdagmiddag). De polikliniek Kinderneurologie is bereikbaar op telefoonnummer 071 – 526 39 20 (op werkdagen tussen 08.15 en 11.30 uur en tussen 13.30 en 15.30 uur. Niet telefonisch bereikbaar op woensdagmiddag). U mag ook altijd rechtstreeks bellen met de verpleegkundig zorgcoördinator, tel. 071-5297950. Of vul het contactformulier in.
Behandelteam
In het LUMC hebben we twee teams voor patiënten met Duchenne of Becker spierdystrofie: een team voor kinderen en een team voor volwassenen. Beide teams bestaan uit specialisten van verschillende afdelingen, die nauw samenwerken om de beste zorg te kunnen leveren. Zowel 'aan het bed' als achter de schermen.

Dr. E.H. Niks
Kinderneuroloog

Dr. C.S.M. Straathof
Neuroloog

Prof. Dr. J.J.G.M. Verschuuren
Neuroloog

F. Slingerland
Verpleegkundig coördinator

Prof. dr. A.M. Aartsma-Rus
Duchenne-onderzoeker

Prof. dr. D.E. Atsma
Cardioloog

J.C. van Egmond - van Dam
Kinderfysiotherapeut

Dr. H.J.L. van der Heide
Orthopedisch chirurg

M. van der Holst
Kinderfysiotherapeut

Dr. M. Kriek
Klinisch geneticus

J. Wigbers
Verpleegkundige

Drs. E.R.V.M. Rikkers-Mutsaerts
Kinderlongarts

Dr. A.A.W. Roest
Kindercardioloog

J.M. Timmermans
Fysiotherapeut

Drs. H.J. van Wageningen
Revalidatiearts

Drs. N.J.C. Warmenhoven
Kinderrevalidatiearts

D.R. Ytsma
Fysiotherapeut
Aan welke studies kan je meedoen?
Een groot deel van ons onderzoek kunnen we niet verrichten zonder de hulp van onze patiënten. We stellen het daarom erg op prijs als u hier aan meewerkt of als u uw kind mee laat doen met deze onderzoeken.
Zo is bijvoorbeeld kennis over het natuurlijke beloop van Duchenne of Becker spierdystrofie essentieel om het effect van een nieuw medicijn te meten. We doen hiervoor mee aan internationale studies en we beheren de landelijke database voor patiënten met Duchenne en Becker spierdystrofie. Daarnaast zoeken we naar andere indicatoren die iets zeggen over de activiteit van de aandoening. Dit noemen we biomarkers. Dit zoeken we bijvoorbeeld via stoffen in het bloed en de urine of via geavanceerde metingen van de spieren met een MRI-scan.
Als patiënt kan het meedoen aan wetenschappelijk onderzoek voordelen met zich meebrengen. Zo lopen er in het LUMC regelmatig zogeheten clinical trials. Dit zijn studies naar bijvoorbeeld nieuwe geneesmiddelen of nieuwe operatietechnieken, die mogelijk beter werken dan de huidige behandelingen. Het kan zijn dat we vragen of u of uw kind hieraan mee wil doen, maar u mag er uiteraard ook zelf naar informeren. De (kinder)neuroloog zal u in ieder geval over deze studies voorlichten. We informeren u uitvoerig en u krijgt altijd de tijd om eerst goed na te denken over deelname. En als u meedoet met een onderzoek is dat altijd op vrijwillige basis. Dat betekent dat u er ook op ieder moment mee kunt stoppen als u dat wilt.
Onderzoek in het laboratorium

Onderzoek naar bijvoorbeeld biomarkers vindt niet alleen plaats op de polikliniek, maar ook in het laboratorium. Daar doen we ook wetenschappelijk onderzoek naar de ziekteprocessen die plaatsvinden in spieren van Duchenne- en Beckerpatiënten en factoren die het ziekteproces kunnen beïnvloeden. Verder houden we ons bezig met het ontwikkelen van mogelijke therapieën, zoals het exon skippen. Deze therapie is in het LUMC ontwikkeld en doorontwikkeld. Onder leiding van prof. dr. Annemieke Aartsma-Rus werken onze onderzoekers continu aan manieren om het exon skippen nog efficiënter te maken. Daarnaast zoeken ze naar methodes om de spierafbraak en littekenweefselvorming te remmen. Een groot deel van dit onderzoek wordt mogelijk gemaakt door sponsoring van onder meer patiëntenorganisaties.
Het Duchenne Centrum Nederland
Met funding van Spieren voor spieren is in 2016 het Duchenne Centrum Nederland opgericht. Hier werken het LUMC, Radboudumc in Nijmegen en het Centrum voor neurologische leerstoornissen van Kempenhaeghe in Heeze samen met de patiëntenorganisatie Duchenne Parent Project en de patiëntenvereniging Spierziekten Nederland om zorg, behandeling en onderzoek naar Duchenne en Becker spierdystrofie te coördineren en te optimaliseren. Meer informatie vindt u bij het Duchenne Centrum Nederland.
Contact
Wilt u meer weten of hebt u nog vragen? Neem dan contact met ons op of volg de links voor aanvullende informatie.
Patiëntportaal mijnLUMC
In het patiëntportaal mijnLUMC vindt u een duidelijk overzicht van uw behandelingen en hebt u inzicht in uw medische gegevens. Snel en veilig. Thuis, onderweg en in het ziekenhuis.
Patiënt verwijzen
Informatie voor artsen en instellingen die patiënten naar het LUMC willen verwijzen.
Contactgegevens voor patiënten
- Polikliniek Neurologie: 071 - 526 21 11
- Polikliniek Kinderneurologie: 071 - 526 39 20
Verpleegkundig zorgcoördinator: 071 - 529 79 50