Spierbiopsie door de (kinder)neuroloog
Deze informatie is opgesteld door de afdeling(en) Neurologie.
Wat is Spierbiopsie door de (kinder)neuroloog?
Een spierbiopsie is een onderzoek waarbij een stukje spierweefsel uit een spier wordt genomen om daarna onderzocht te worden. Dit onderzoek wordt uitgevoerd om tot een diagnose te komen. Onderzoek van het spierweefsel geeft informatie over de vorm en de grootte van de spiervezels, het ontbreken van enzymen, het stapelen van suikers, eiwitten of vetten, de energievoorziening en over eventuele ontsteking.
Waarom doen we dit onderzoek/deze behandeling?
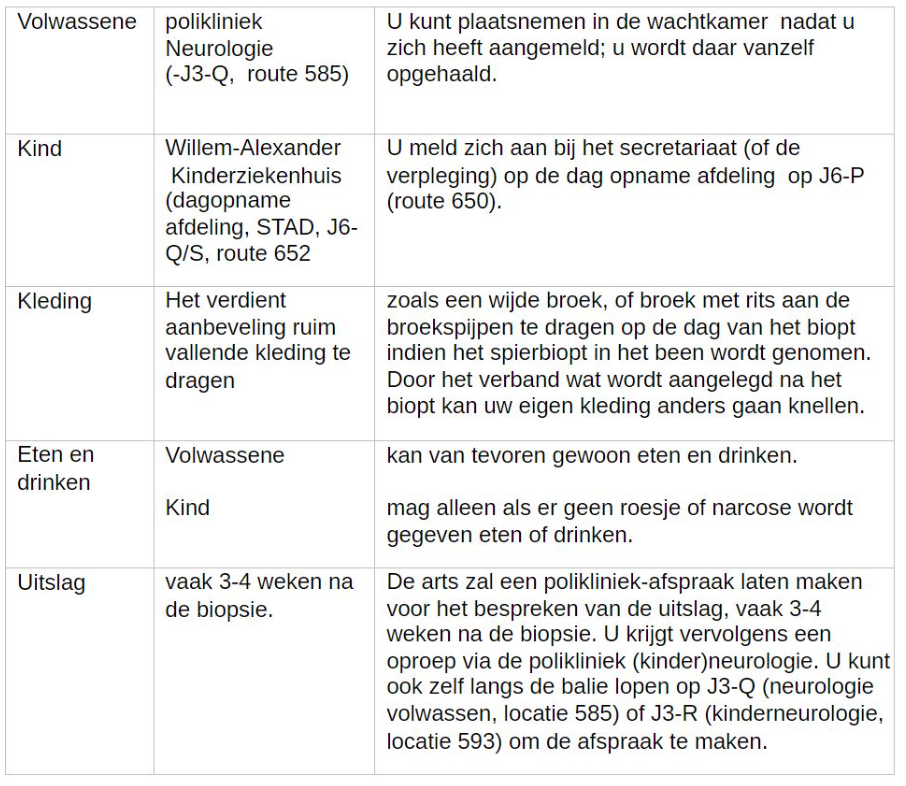
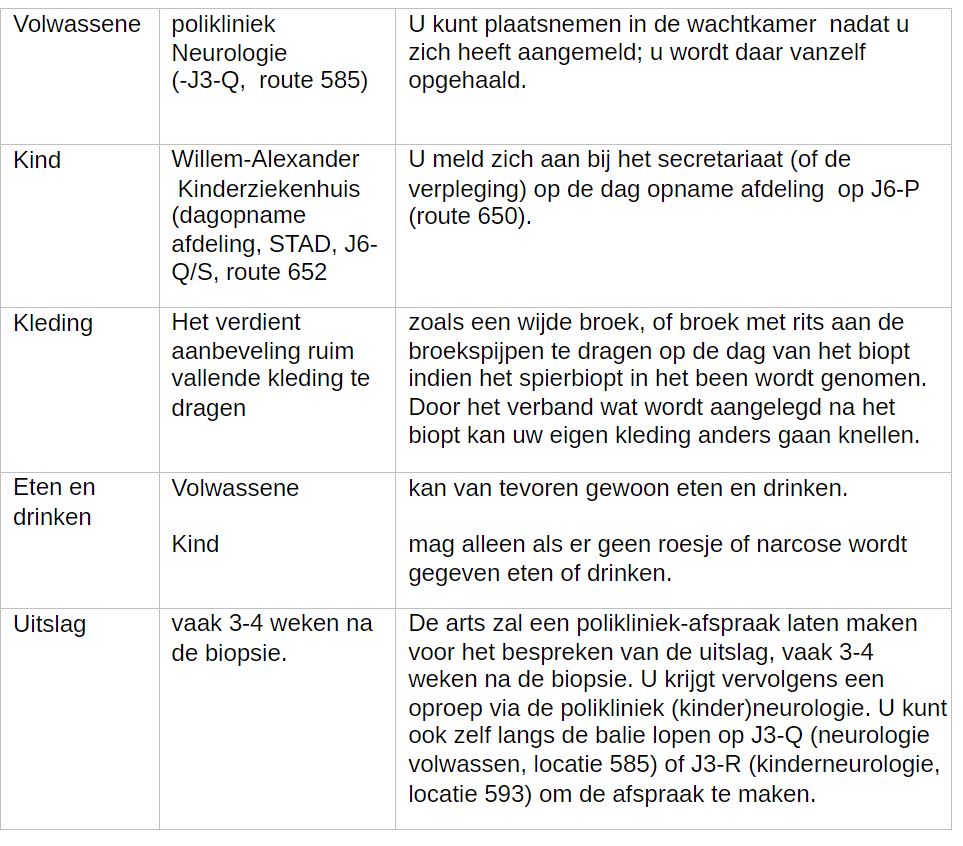
Een nauwkeurige diagnose is uiteraard belangrijk om een mogelijke behandeling, vooruitzichten en/of erfelijkheid van de aandoening te bepalen. Eerst wordt bepaald of en waar er een stukje spier kan worden uitgenomen. Vaak wordt bij een spierbiopsie spierweefsel uit het onderbeen genomen. Soms is een andere plaats, zoals uit een bovenbeen of bovenarm beter. Uw arts bespreekt dit met u, meestal tijdens het polikliniekbezoek voorafgaand aan het spierbiopt.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Hoe verloopt het uitnemen van spierweefsel?
Tijdens het onderzoek kan eigen kleding gedragen worden (u hoeft dus geen operatiekleding aan). Uiteraard wordt u gevraagd kleding deels uit te trekken, zodat de plaats van de biopsie goed is te overzien.
Nadat u bent opgehaald door de verpleegkundige wordt u gevraagd om plaats te nemen op de onderzoektafel. Voorafgaand aan de ingreep worden u meerdere vragen gesteld, zoals identificatie gegevens en medicatiegebruik. Het doel is om een aantal punten zorgvuldig te controleren.
Hoe kunt u zich voorbereiden?
Waarop moet gelet worden voor het uitnemen van het biopt ?
Het gebruik van bloedverdunner
Indien u (of het betreffende kind) bloedverdunnende medicijnen gebruikt, zoals acenocoumarol (Sintrom(itis), fenprocoumon (Marcoumar), Apixaban (Eliquis), Rivaroxaban (Xarelto), Dagibatran (Pradaxa), Edoxaban (Lixiana), clopidogrel (Plavix/Grepid), Prasugrel (Efient), Ticagrelor (Brillique), carbasalaatcalcium (Ascal), acetylsalicylzuur (Aspirine), dypiridamol (Persantin), nadroparine (Fraxiparine), dalteparine (Fragmin), enoxaparine (Clexane), tinzaparine (Innohep), heparine, dient dit gemeld te worden aan de arts. Een actuele medicatielijst verkregen via uw apotheek is wenselijk.
In overleg met uw arts, zal overwogen worden of u enige tijd met een of meer van deze medicijnen dient te stoppen voorafgaande aan de ingreep.
Overgevoeligheid
Als u (of het betreffende kind) overgevoelig bent (is) voor jodium, pleisters of voor het plaatselijk verdovingsmiddel Lidocaïne, geef dit dan ruim van tevoren door zodat tijdig naar een alternatief kan worden gezocht.
Hoe gaat het onderzoek / de behandeling in zijn werk?
Het uitnemen van het spierbiopt gebeurt tijdens een speciaal daarvoor gemaakte afspraak onder plaatselijke verdoving. Belangrijk hierbij is dat er voldoende weefsel verkregen kan worden, om alle nodige onderzoeken op het spierweefsel te kunnen verrichten. Bij volwassen wordt daarom een klein sneetje gemaakt in de huid (1.0-2.0 cm), waarna met een tangetje meerdere hapjes worden genomen uit de spier, waarbij de patiënt de spier enigszins moet aanspannen.
De plaats van de biopsie wordt gedesinfecteerd en plaatselijk verdoofd. Soms wordt plaatselijk de beharing vooraf weggeschoren. Na inwerken van de verdoving maakt de arts een sneetje van ongeveer 2 cm in de huid. U kunt nog wel voelen dat de arts bezig is, maar hoort geen pijn meer te voelen. Met een speciaal tangetje worden meerdere kleine stukjes uit de spier geknipt, van ongeveer 3 mm bij 3 mm bij 3 mm. Op het moment dat het stukje spier wordt uitgeknipt kunt u ter plaatse een gevoel van kortdurend knijpen ervaren.
Bij kinderen wordt ook wel eens gekozen voor een naaldbiopt, waarbij minder weefsel wordt afgenomen, en het litteken kleiner is. Het spierbiopt vindt in overleg met de ouders plaats onder lichte sedatie (“roesje”) met plaatselijke verdoving of onder algehele narcose. Bij toepassing van algehele narcose wordt uw kind voordat de dagopname plaats vindt gezien op de polikliniek van de anesthesie. Hier wordt ook de wijze waarop de narcose wordt gegeven besproken.
Na de biopsie wordt het wondje dichtgeplakt met enkele hecht strips. Het wondje wordt daarna afgedekt met een pleister en een drukverband.
De totale ingreep duurt ongeveer 20-30 minuten.
Wanneer krijgt u de uitslag?
De arts zal een polikliniek-afspraak laten maken voor het bespreken van de uitslag, vaak 3-4 weken na de biopsie.
Wat zijn de risico's, bijwerkingen of complicaties?
De afname van de stukje spierweefsel heeft geen gevolgen voor uw spierkracht en het achterblijvende spierweefsel heeft het vermogen weer te herstellen.
Na de afname bestaat er een klein risico op een (na)bloeding ter plekke van de wond. Over het algemeen wordt dit voorkomen door het drukverband. Ook is er een klein risico op een infectie van de wond. Dit risico is, bij een zorgvuldige verzorging van de wond, kleiner dan 1%. Ook is er een zeer klein risico op overgevoeligheid van het litteken. In het algemeen verloopt deze procedure zonder restverschijnselen behoudens een klein litteken dat zichtbaar blijft in de vorm van een streepje van ongeveer twee cm.
Waar moet u op letten na uw onderzoek/behandeling?
Na het onderzoek kan het been direct met mate worden belast. Het is belangrijk dat de pleisters goed vast blijven zitten. De plaats van de biopsie kan soms wat gevoelig zijn. Als u pijn krijgt, kunt u paracetamol innemen. Het drukverband kunt u de dag na de biopsie verwijderen. Na zeven dagen kunt u de pleister en hecht strips verwijderen. Belangrijk is dat u er voor zorgt dat de wond en pleisters niet nat wordt. De plek van de wond kan nog wat verdikt zijn of er verheven uitzien.
Sporten zijn de eerste dagen niet aan te raden, om trekkracht op het wondje en de pleisters te vermijden en het genezingsproces te bevorderen.
U kunt wel douchen als u de pleister goed afdekt. Bijvoorbeeld door een flink stuk doorzichtig keukenfolie om het been te wikkelen.
Contactgegevens van de betrokken poliklinieken
Als u vragen hebt, als er problemen zijn, of u een complicatie vermoed kunt u van 9.00-12.00 uur contact opnemen met:
- Polikliniek Neurologie (volwassenen): telefoonnummer: 071-526 21 11
- Polikliniek Kinderneurologie: telefoonnummer: 071-526 21 11
- U kunt ook contact opnemen met de neuromusculair verpleegkundige 071-526 21 88/071-529 81 90 (ma,di,do,vr)
Bij minder spoedeisende vragen kunt u ook een e-consult aanvragen bij de neuromusculair verpleegkundige (via het patiënten portaal).
In noodgevallen kunt u buiten kantoortijd contact opnemen met de dienstdoende neuroloog via telefoonnummer: 071-526 91 11.
Overig