Inwendige Cardioverter Defibrillator (ICD)
Deze informatie is opgesteld door de afdeling(en) Hartziekten.
Wat is Inwendige Cardioverter Defibrillator (ICD)?
Een ICD is een apparaat dat in staat is hartritmestoornissen te herkennen en daar zo op te reageren dat de hartritmestoornis stopt. Een hartritmestoornis kan door verschillende oorzaken optreden. Mogelijk hebt u al enige tijd last van hartritmestoornissen of misschien hebt u een harstilstand meegemaakt, die alleen door reanimatie en/of elektrische schokken (defibrillatie) beëindigd kon worden. Een ICD kan ook uit voorzorg geïmplanteerd worden. De ICD wordt onder de huid geïmplanteerd. Vanaf het apparaat lopen geleidingsdraden (elektroden) naar het hart. Ontstaat er een snelle hartritmestoornis die niet spontaan eindigt, dan kan de ICD ingrijpen om de ritmestoornis te beëindigen.
Wat gaat er vooraf aan het onderzoek of de behandeling?
Oproep voor ingreep
Wanneer u thuis op de ICD-implantatie wacht en de datum van uw ingreep bekend is, krijgt u bericht van het planningssecretariaat Hartziekten.
Als u in de tussenliggende periode gezondheidsproblemen krijgt, zoals verkoudheid of griep, neem dan direct contact op met ons secretariaat. Het kan dan nodig zijn de ingreep uit te stellen. Ook mag u in deze periode (ten minste zes weken voor de operatie) géén griepprik krijgen. Indien u al een griepprik hebt gehad, is dit geen probleem.
Medicijnen
Als u thuis medicijnen gebruikt, neemt u deze dan in de originele verpakking mee tijdens uw opname. Op deze manier zijn artsen, verpleegkundigen en de ziekenhuisapotheek precies op de hoogte van uw medicijngebruik.
Bloedverdunnende medicijnen
Als u onder controle staat van de Trombosedienst voor het gebruik van bloedverdunnende medicijnen Marcoumar (fenprocumon) en Sintrommitis (acecoumarol), adviseren wij u contact op te nemen met uw Trombosedienst. Geef door wanneer (datum) de ingreep plaatsvindt. Zij zullen nauwkeurig het niveau van bloedverdunning (antistolling) regelen om te voorkomen dat uw bloed te dun is voor de ingreep. Hiermee wordt de kans op nabloeding en andere complicaties aanzienlijk verkleind.
Opname
U wordt opgenomen op de afdeling Hartziekten (C-09-P). De opnameduur is twee à drie dagen. De ICD-implantatie vindt plaats op de dag van opname of de volgende dag. De verpleegkundige voert met u een opnamegesprek waarin met u wordt besproken wat u voor, tijdens en na de procedure kunt verwachten. Er wordt een hartfilm (ECG) gemaakt, een infuusnaald ingebracht en er wordt bloed afgenomen. Zo nodig wordt borst- en okselhaar geschoren. De zaalarts komt bij u langs om uit te leggen hoe de ingreep plaatsvindt en wat de eventuele risico’s en complicaties zijn. Hierna wordt er een klein lichamelijk onderzoek gedaan. Afhankelijk van het tijdstip van de ICD-implantatie moet u nuchter blijven.
Hoe gaat het onderzoek / de behandeling in zijn werk?
De implantatie op de hartkatheterisatiekamer
Wanneer u aan de beurt bent voor de ICD-implantatie krijgt u van de verpleegkundige een ziekenhuispyjama. Wij raden u aan uw sokken aan te houden. Voordat u wordt opgehaald, kunt u nog naar het toilet gaan en u krijgt een rustgevend medicijn. U wordt in uw bed naar de Hartkatheterisatiekamer gebracht.
Op de Hartkatheterisatiekamer wordt u verzocht om over te stappen op de röntgentafel. De verpleegkundige desinfecteert de huid onder het sleutelbeen en de cardioloog die de ICD zal plaatsen bedekt u eerst met een blauw steriel laken met een gat waar de ICD geplaatst zal worden.
De plaats waar de ICD wordt ingebracht, wordt plaatselijk verdoofd. De arts maakt een snee van ongeveer zes centimeter. Eerst maakt de arts ruimte onder de huid (pocket) waarin de ICD geplaatst wordt. Dit is mogelijk een vervelend en pijnlijk onderdeel van de ingreep.
Daarna worden de geleidingsdraden via een bloedvat (ader) in het hart gelegd. Als de draden goed liggen, wordt de ICD aangesloten.
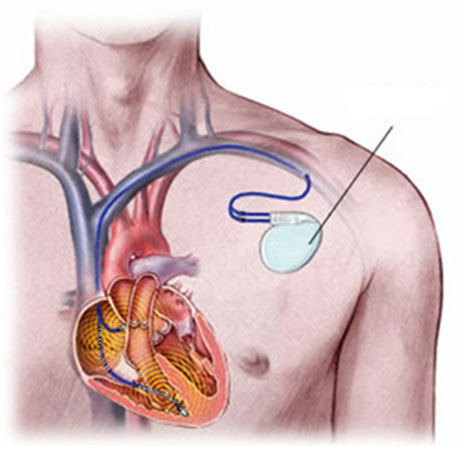
De wond wordt nu gesloten met oplosbare hechtingen en afgedekt met een pleister.
Indien nodig wordt de ICD getest. Daarvoor wordt u in slaap gebracht met een kortwerkend slaapmiddel. Bij het testen wordt een ritmestoornis opgewekt en wordt gekeken of de ICD goed werkt en een shock afgeeft. Aan de hand van deze test kan de ICD juist ingesteld worden.
De duur van de ingreep varieert van 1 tot enkele uren, afhankelijk van het type ICD dat u krijgt. Aan het einde van de ingreep wordt u opgehaald door een verpleegkundige van de afdeling Hartziekten en teruggebracht naar uw kamer.
Na de implantatie
Weer terug op de afdeling maakt de verpleegkundige een hartfilm (ECG), controleert de wond en sluit monitorbewaking aan om uw hartritme te controleren. Uw bloeddruk wordt gemeten. Als u goed wakker bent, mag u weer eten en drinken. Zo nodig wordt gestart met pijnbestrijding.
Na de ingreep hoeft u niet in bed te blijven, maar in verband met de slaapmedicatie die u gekregen hebt, is het verstandig om onder begeleiding van een verpleegkundige naar het toilet te gaan.
U krijgt afhankelijk van de duur van de ingreep op de afdeling nog een keer antibiotica toegediend.
De dag na de implantatie
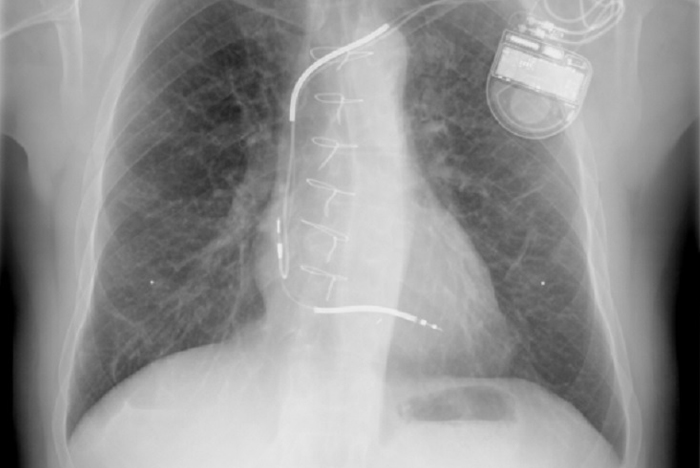
Er wordt een röntgenfoto gemaakt van de borst (thorax) om onder andere te controleren of de draden goed liggen. De ICD-technicus komt de ICD doormeten en instellen, hierna is de monitorbewaking niet meer nodig.
U krijgt een ICD-identificatiepasje waarop relevante informatie over uw ICD staat. Zorg dat u altijd uw pasje bij u hebt zodat u het kan tonen aan arts, specialist of hulpverlener die van plan is u te behandelen, zodat men op de hoogte is van uw type ICD en draden.
Welke specifieke nazorg kunnen wij bieden?
De verpleegkundige maakt nog een keer een hartfilm (ECG), bekijkt de wond, verschoont de pleister en verwijdert de infuusnaald. Indien de uitslagen goed zijn, mag u in overleg met de zaalarts naar huis.
U krijgt een ontslagbrief mee naar huis met de volgende informatie en afspraken:
- ICD-identificatiepasje
- Lijst van medicijnen
- Afspraak bij de ICD-verpleegkundige voor onder andere wondcontrole
- Afspraak bij de ICD-technicus voor controle van de ICD
- Poliafspraak bij de cardioloog
- Informatiefolder aanvraag nieuw rijbewijs
- Aanmelding revalidatie
Waar moet u op letten na uw onderzoek/behandeling?
De eerste vijf weken mag u de arm aan de zijde waar de ICD is ingebracht niet hoger heffen dan schouderhoogte (circa 20 centimeter) en niet verder naar achteren bewegen dan 20 centimeter. Trekt u bijvoorbeeld uw jas aan, steek dan eerst de arm aan de kant van de ICD in de mouw en dan pas de andere arm.
Het tillen van gewichten zwaarder dan vijf kilo moet u de eerste vijf weken vermijden.
De eerste drie dagen na implantatie kunt u niet douchen in verband met de wondgenezing.
De eerste dagen kunt u lokale pijn voelen. U mag dan gerust een pijnstiller innemen.
Onze voorkeur gaat uit naar Paracetamol 500 mg tot viermaal daags.
Autorijden en ICD
Afhankelijk van uw indicatie voor een ICD mag u 2 weken tot 2 maanden niet autorijden zie wetten overheid (hoofdstuk 6.7.4).
Met een ICD komt u alleen in aanmerking voor de rijbewijscategorieën A, B en B+E (privégebruik). Voor beroepsmatig rijden gelden andere regels.
Om als ICD-drager auto te mogen rijden, moet uw rijbewijs voorzien zijn van een zogeheten ‘code 100’. U kunt deze na 2 weken/2 maanden aanvragen, wanneer alle controles goed zijn.
Meer hierover vindt u in onze folder 'Implanteerbare defibrillator en rijbewijs'.
Wat te doen bij een shock
De ICD is geïmplanteerd omdat u een verhoogde kans hebt op het krijgen van levensbedreigende hartritmestoornissen. Veel ICD-dragers maken zich al voor de implantatie zorgen over wat er gebeurt als de ICD afgaat en hoe dat voelt. Dit is moeilijk te voorspellen. De programmering van de ICD is namelijk op uw persoonlijke behoefte afgestemd. Het type therapie en het ogenblik waarop de therapie wordt afgegeven, zijn afhankelijk van de individueel geprogrammeerde instellingen.
Als u symptomen voelt die horen bij een ritmestoornis, zoals duizeligheid, is het mogelijk dat de ICD een behandeling gaat afgeven. Bescherm uzelf tegen een ongelukkige val als gevolg van een mogelijke bloeddrukdaling veroorzaakt door een snelle hartritmestoornis, door te gaan zitten of te gaan liggen.
Indien u een of meerdere shock(s) hebt gekregen, adviseren wij u altijd contact op te nemen met het LUMC. Dan kan besproken worden of de ICD direct of op een later moment uitgelezen kan worden. Bij het uitlezen van de ICD wordt beoordeeld of de ICD terecht of onterecht is afgegaan. Zo nodig kunnen maatregelen genomen worden om herhaling te voorkomen.
Indien u zich na een shock aanhoudend niet goed voelt of uw omgeving signaleert dat u een verminderd bewustzijn hebt, dan moet 112 gebeld worden.
Het is belangrijk dat u uw partner of andere mensen in uw omgeving goed instrueert wat zij moeten doen wanneer een shock optreedt.
Denkt u er wel aan dat u na een shock niet zelf mag autorijden.
Telemonitoring
Normaal gesproken worden ICD’s eenmaal per zes maanden gecontroleerd, indien nodig vaker. Een nieuwe ontwikkeling in de metingen en controle van de ICD is telemonitoring. Dit houdt in dat uw ICD ook thuis kan worden doorgemeten. Alle ICD-fabrikanten zijn bezig met de (verdere) ontwikkeling hiervan en van een aantal merken is het al beschikbaar. Het basisprincipe is overal hetzelfde, maar er zijn wel verschillen in de uitvoering voor ieder merk. Tot er voldoende praktijkervaring is met het systeem, houdt u nog wel de normale controles.
Bij de meeste merken bestaat het telemonitoringsysteem uit een soort radiozender. Die zender maakt contact met uw ICD. Afhankelijk van uw merk en type ICD gebeurt dit via een magneetkop of door radiogolven op korte afstand. De zender gebruikt vervolgens een vaste of mobiele telefoonverbinding om de gegevens door te sturen Als er problemen zijn met de ICD of wanneer er ritmestoornissen zijn opgetreden, kan dit via de zender soms in een vroeg stadium worden opgespoord en doorgegeven aan het controlerende ziekenhuis. Maar: de zender is niet bedoeld als alarmsysteem! Wanneer u ritmestoornissen hebt gehad of uw ICD-systeem laat een alarm horen, adviseren wij u contact met ons op te nemen.
Contact bij problemen na uw onderzoek/behandeling
U neemt contact met het LUMC op bij:
- Tekenen van infectie van de wond: roodheid, zwelling, koorts, verergering van de pijn
- Net openspringen van de wondranden
- Plotseling vocht- en/of bloedverlies uit de wond
- Slechte wondgenezing
- Het naar buiten komen van de geïmplanteerde ICD-pulsgenerator of geleidingsdraden
- Het verschuiven van de ICD-pulsgenerator
De telefoonnummers hiervoor ontvangt u bij ontslag.
Contactgegevens van de betrokken poliklinieken
Vragen en websites
Voor het stellen van vragen kunt u terecht tijdens de volgende contactmomenten:
Wat | Wanneer | Door wie |
wondcontrole | na 10-14 dagen | ICD-verpleegkundige |
belafspraak | na ca. 2 weken | ICD-verpleegkundige |
poli-afspraak | na 2 maanden | cardioloog LUMC |
revalidatie | na 6 weken | revalidatiecentrum |
ICD-controle | na 9 weken | ICD-technicus |
Belangrijk: Zie voor aanvraag nieuw rijbewijs de folder Implantateerbare defibrillator (ICD) en rijbewijs.
Eén keer per twee jaar vindt er een patiënteninformatiebijeenkomst plaats in het LUMC. Hier kunt u vrijblijvend naartoe komen.
U kunt uw vragen stellen via het volgende emailadres: hartdevices@lumc.nl
Handige links
Voor meer informatie over ICD’s en aanverwante onderwerpen kunt u gebruik maken van het internet. U kunt hiervoor onderstaande websites raadplegen.
Nederlands Vereniging voor Hart en Vaat Verpleegkundigen | |
website Hartziekten LUMC | |
Stichting ICD dragers Nederland | |
Nederlandse Hartstichting | |
Vereniging van hartpatiënten | |
ICD / Pacemaker fabrikant | |
ICD / Pacemaker fabrikant | |
ICD / Pacemaker fabrikant | |
ICD / Pacemaker fabrikant | |
Centraal Bureau Rijvaardigheidsbewijzen | |
voor informatie over medische alarmpenningen en alarmhorloges |